10.eme Colloque E-PAIRS du 5 Octobre
2018
Avec l’association Santé et Médecine
du Travail (a-SMT)
et le soutien du SNPST et des médecins du travail de la
CGT
THEME du COLLOQUE
"
Coopération infirmier - médecin du travail,
de l'individuel au collectif
par la clinique médicale du travail
2 exemples :
la prise en charge des
souffrances au travail (RPS) et
la
contribution à la traçabilité des expositions
|
|
Compte rendu du colloque
Version imprimable 32 pages

Plan
Pratiques cliniques et règles professionnelles en
médecine et santé au travail. Expériences de groupes de
travail médecins du travail et infirmiers en santé au
travail en clinique médicale du travail :
I-Présentations de cas cliniques
individuels et collectifs plus ou moins partagés ou de
carence de coopération
Communications et débats
 1. L'infirmière confrontée au risque
suicidaire, en l'absence de coopération 1. L'infirmière confrontée au risque
suicidaire, en l'absence de coopération
 suivez ce lien
suivez ce lien
 2. Construction d'une coopération au sein d'une
équipe médicale avec une IST et une infirmière
d'entreprise
2. Construction d'une coopération au sein d'une
équipe médicale avec une IST et une infirmière
d'entreprise
 suivez ce lien
suivez ce lien
Discussion
sur le thème et ses possibles disputes
professionnelles dans l'équipe médicale
 suivez ce lien
suivez ce lien
Pour la contribution à la
traçabilité des expositions à partir de la
présentation de cas cliniques individuels ou
collectifs plus ou moins partagés, ou de carence de
coopération
II-Pour la contribution à la traçabilité des expositions
à partir de la présentation de cas cliniques individuels
ou collectifs plus ou moins partagés, ou de carence de
coopération
Communications
 3. Coopération dans l’accompagnement santé
travail d’une équipe d’assistantes commerciales :
d’une plainte de TMS individuelle au risque RPS
collectif
3. Coopération dans l’accompagnement santé
travail d’une équipe d’assistantes commerciales :
d’une plainte de TMS individuelle au risque RPS
collectif
 suivez
ce lien
suivez
ce lien
 4. Etude de 57 observations cliniques collectées
en 2017 : un exemple de coopération médecin du
travail /infirmière dans la traçabilité des RPS
4. Etude de 57 observations cliniques collectées
en 2017 : un exemple de coopération médecin du
travail /infirmière dans la traçabilité des RPS
 suivez ce lien
suivez ce lien
III- Conclusion du colloque
 suivez
ce lien
suivez
ce lien
Colloque
I-Introduction au colloque par
Alain GROSSETETE, secrétaire
du groupe projet de l’association E-PAIRS
Trois
colloques E-PAIRS ont porté sur les fondements de la
coopération entre le métier de médecin du travail et le
métier infirmier en santé au travail :
2011 : défendre
l’approche clinique pour médecins et infirmières dans
le soutien à la santé des salariés ; exploration du rôle
de l’infirmière en santé au travail.
2012 : sur « l’équipe
coopérative » médecin+ IDEST, lors de la mise en place
des entretiens infirmiers ; sur le socle d’une clinique
partagée, la clinique médicale du travail (CMT) étant le thème unique du
colloque de 2013 ;
2015 : coopération
entre les deux métiers (médical et infirmier) de
l’équipe médicale à partir d’une même approche de la
santé au travail : l’approche clinique. Dans la clinique
médicale du travail des médecins et des infirmières
(IDEST), l’approche de la santé par la clinique explore le
lien santé-travail en prenant le travail et plus
précisément le « travailler » du salarié comme grille
de lecture. L’approche est donc à la fois individuelle
et peut rendre compte d’une dimension collective :
préventive ou d’alerte. La clinique médicale du travail
articule l’individuel et le collectif. Le colloque sur
la coopération entre les deux métiers porte en 2015
également sur la question des écrits, et aborde celle
des protocoles.
-Alors, pourquoi un
quatrième ?
-le colloque de 2018,
sur la coopération entre les deux métiers infirmier et
médical explore le « travailler ensemble » dans
l’équipe médicale au travers de deux activités
rencontrées au quotidien : la traçabilité des
expositions ; la souffrance au travail.
L’exploration de cette
coopération du côté des pratiques professionnelles de
l’équipe médicale, dans les progrès de ce qu’elle peut
amener pour un meilleur soutien à la santé au travail
des salariés, est donc l’objet central du colloque.
Notre colloque est
amené à penser la question « coopération » à la fois
dans les conditions d’une situation actuelle
(profondément dégradée), mais aussi dans un avenir qui
donnerait toute sa place à la surveillance individuelle
des salariés, en articulant préventions individuelle et
collective au lieu de les opposer, et, qui,-espérons-le,
inciterait les jeunes médecins à choisir à nouveau la
spécialité de médecin du travail !
. Ainsi le colloque
n’aura pas à traiter d’un quelconque état des lieux. Ni
de dispositions organisationnelles, ni de conduites à
tenir. Seulement d’exposer des pratiques
professionnelles de l’équipe médicale : comment la
coopération se déploie (ou pas) entre médecin et IDEST.
Sur le fond, Le travail des groupes d’analyse des
pratiques entre pairs (GAPEP) ou « mixtes (GAPEM) reste
en cela, essentiel.
Les IDEST dans
l’équipe médicale : une nouvelle donne et un atout pour
la clinique
Ce qui conduit à un
nouvel examen de la coopération dans l’équipe médicale
est l’arrivée importante des infirmières dans les SIE
(Services Inter-Entreprises) : Les entretiens des
salariés réalisés par l’IDEST et le médecin ont pris
depuis, une grande ampleur. Au point que le constat de
leur inexistence dans les services inter- entreprises
avant 2011 apparaît à présent, comme une anomalie ! Même
si leur recrutement a eu pour objet de pallier le
déficit en médecins du travail, le métier infirmier en
santé au travail ne peut se penser, du point de vue de
nos pratiques professionnelles, ni en solo, ni en
substitution du métier de médecin du travail.
L’existence d’une clinique commune aux deux métiers
semble favoriser les coopérations. Mais il se pose
également l’exigence d’une formation qualifiante pour
le métier infirmier en santé au travail :
L’accès des IDEST à
une formation conséquente ouvrant à la qualification
d’infirmière clinicienne est une question de pleine
actualité.
En pratique, dans le «
travailler ensemble » de l’équipe médicale, deux cas
sont à distinguer dans l’exercice infirmier:
- Si l’IDEST n’a pas
reçu la formation aux entretiens cliniques, son rôle
est une écoute et prise en charge de l’état de santé
du salarié, avant transmission auprès du médecin du
travail. Sa pratique la rapproche alors de celle de
l’infirmière en service autonome. L’équipe médicale en
service inter- entreprise est alors composée de l’IDEST
rattachée à l’entreprise, ainsi que l’IDEST et du
médecin du service
- Si elle a reçu la
formation, elle est amenée alors à rejoindre une posture
d’infirmière clinicienne. Cette posture clinicienne
oriente la nature de sa relation avec le médecin du
travail : elle ouvre plus largement à coopération
possible avec la clinique.
Quelles pratiques
professionnelles pour deux métiers cliniques destinés à
travailler ensemble dans le soutien à la santé des
salariés ?
Concernant les
relations sur le terrain entre IDEST et médecin du
travail, une grande variété de situations existe sur le
terrain, depuis le constat que cette coopération
n’existe pas, jusqu’à des exemples dans lesquels elle
est tentée avec ses limites.
Le colloque va proposer
d’approfondir la question.
Organisation du
colloque :
-
Un « fil rouge de la journée »
sera assuré par Magdeleine RUHLMANN (médecin du
travail) et Chantal COLLIOT (IDEST)
-
Deux présentations le matin (une
par une infirmière, l’autre par le médecin, suivies
de questions, et une discussion d’une heure environ
;
-
Deux présentations l’après –midi
(une par une infirmière, l’autre par le médecin,
chacune travaillant dans le même service et sur le
même sujet, avec une approche différente.
Les Binômes animateurs
pour le colloque du 5 octobre : sont :
- MATIN
: IDEST: Sophie RABATEL, avec Dr Odette TENCER,
- AM
: IDEST : Katia WANQUET, avec Dr Gérard LUCAS.
Clôture : Mireille
CHEVALIER
Une première série de
questionnements vis-à-vis du soutien à la santé des
consultants de l’équipe médicale en mode de coopération
:
Quelles règles
professionnelles dégager ou inventer par l’équipe
médicale, pour travailler au mieux vis-à-vis de la santé
des salariés ? Les articuler avec ses propres règles de
métier pose-t-il problème ?
Comment travailler
ensemble sur le lien santé travail ? Est-il possible
d’accéder au « travailler » du salarié au travers des
deux exercices ? Comment restituer plusieurs entretiens
d’un même salarié consultant, menés successivement par
les deux métiers de la clinique ? Est-il possible
d’accéder au « travailler » du salarié au travers des
deux exercices ?
Les dispositions
organisationnelles et de fonctionnement d’un service
autonome ou d’un service inter peuvent-elles constituer
un obstacle à la coopération à l’intérieur de l’équipe
médicale ?
Les dispositions
prévues par le législateur confèrent au médecin un rôle
« d’animation et de coordination ». Travailler en
coopération dans l’équipe médicale sous l’autorité
technique d’un médecin est-il possible?
Construire en
coopération un protocole : pour quoi faire ?
Quelles pratiques pour
délibérer dans un staff ? Qu’est- ce qu’un staff en
pratique de soin préventif ?
|
Communications et débats
Avant de commencer les communications, Odette
Tencer, animatrice, prévient que les interventions
du colloque ne sont pas théoriques mais issues de la
pratique professionnelle, de la vraie vie.
I-Présentations de cas cliniques
individuels et collectifs plus ou moins partagés ou de
carence de coopération
-
Quelles
règles de coopération dans le but d'être utile à la
santé du patient ?
-
Comment
se construit la coopération ? Quels sont les éléments
favorisant la coopération ?
-
Comment
construire la confiance pour coopérer ensemble ?
-
Quel
travail clinique pour l'infirmière ? Quel travail
clinique pour le médecin ?
-
Urgence
psychopathologique du fait ou au travail
-
Quelles
coopérations pour le maintien au travail du salarié et y
construire sa santé ?
-
Quelle
différence entre collaboration et coopération ?
|
 1.communication L'infirmière confrontée au risque
suicidaire, en l'absence de coopération
1.communication L'infirmière confrontée au risque
suicidaire, en l'absence de coopération
Isabelle LUYTEN, IDEST, GAPEP 16001, AMET,
Rosny-sous-Bois
La coopération peut être absente pour l’infirmière au cours
d’une urgence parce que le médecin référent n’est pas sur le
même site qu’elle et qu’il n’y a pas de protocoles écrits.
Toutefois, cette coopération peut être différée.
Dans l’équipe médicale, quelles sont les attentes des uns
et des autres ?
-
L’instauration de la confiance entre le médecin et
l’IDEST
-
La transmission des informations qui, dans notre équipe,
est prévue une fois par semaine
-
L’attente du médecin de continuer à suivre l’évolution
des entreprises à l’aide des rapports sur l’état de
santé au travail des salariés, mais aussi de l’état de
santé des personnes qu’il suit depuis longtemps
-
L’attente de l’IDEST dans la prise en charge des
problèmes dépistés systématiquement avec une trame
d’entretien connue du médecin du travail
En l’absence de coopération face au risque suicidaire d’une
salariée vue en consultation, quelles sont les ressources de
l’IDEST ?
L’arbre décisionnel de l’IDEST comprenant :
L’évaluation de la situation qui nécessite une intervention
en urgence pour interrompre le scénario prévu
Le choix des actes infirmiers pour la prise en charge de la
salariée
Les méthodes et moyens utilisés : prise du rendez-vous par
la salariée auprès de son médecin traitant dans la journée
et convocation pour consulter le médecin du travail le
lendemain.
Le savoir-faire infirmier
Pendant l’entretien, l’infirmière a écouté avec empathie la
salariée, l’a informée et a pu évaluer son degré d’autonomie
concernant la prise en charge de sa difficulté à faire face
immédiatement
Devant la relative urgence, l’infirmière a repéré les
ressources possibles pour assurer la prise en charge
Pour quels objectifs ?
A court terme : l’éviction de la situation de travail pour
protéger la salariée
A moyen terme : la restauration de ses capacités et de son
pouvoir d’agir
A long terme : d’éviter la désinsertion professionnelle
Quelles sont
les complémentarités IDEST/MDT ? L’IDEST peut dépister,
transmettre au médecin mais n’a pas le pouvoir d’agir sur la
cause organisationnelle ou hiérarchique du poste de travail
exposant le salarié à un danger pour sa santé ce qui est du
ressort du médecin.
Les
protocoles :
- Peuvent inclure des échanges avec les médecins du service
travaillant avec une infirmière et les autres médecins pour
permettre une diminution des grands moments de solitude de
l’IDEST
- Tout ne peut pas se prévoir dans les protocoles mais
chaque expérience les enrichit
En
attendant, les fondamentaux infirmiers peuvent encore
servir.
Cas
clinique
|
J’ai vu, en visite périodique en octobre 2016,
madame T, 37 ans, assistante administrative des
ventes depuis 5 ans pour un équipementier de
l’industrie aéronautique.
Sur le plan personnel, Madame T vit seule avec sa
fille.
Dans ses antécédents médicaux, sont notés dans son
Dossier Médical en Santé au Travail (DSMT) :
- Un arrêt de travail de 1 mois pour une dépression
en lien avec son travail
- Un arrêt de travail de 14 jours pour lombalgies en
2014
- Des plaintes par rapport au travail à type de
difficultés relationnelles avec sa hiérarchie et une
forte charge de travail.
Madame T travaille dans un « open-space » de 50
personnes avec des bureaux « en ligne » et une
superviseure par ligne. Il s’agit d’un travail
administratif qu’elle effectue sur informatique.
Elle décrit ce travail comme un travail
inintéressant et très répétitif consistant en la
saisie de piles de dossiers papier sur le logiciel.
Ce travail très répétitif m’amène à lui demander si
elle peut faire des pauses pour diminuer le risque
de TMS. Elle répond se sentir « constamment épiée
sur son travail » par la responsable qui est en bout
de ligne et qui finit par lui reprocher ses temps de
pause.
Elle aurait été sanctionnée par un retrait sur
salaire des temps de pause. Madame T explique
qu’elle préfère partir en pause « pour ne pas péter
un câble » mais elle ne sait plus quoi faire : elle
est dans une impasse et dit « Il faut que ça
s’arrête ».
Face à cette situation, je cherche des éléments
positifs de sa vie et lui demande «qu’est-ce que
fera votre fille sans vous ? ». Ce à quoi elle
répond, « le monde sera meilleur sans moi ».
J’explore alors avec elle les relations dans le
collectif de travail en lui demandant comment ça se
passe avec ses collègues. Elle dit « c’est pour ça
que je me suis décidée à parler, car à côté de moi,
il y a un nouveau collègue mexicain, et la « chef »
commence à s’en prendre à lui »….
Je lui demande alors « dans mon expérience, j’ai
déjà rencontré des personnes qui comme vous avait
des problèmes graves au travail, parmi ceux-là,
certains avait des idées noires, est-ce votre cas,
avez-vous des idées noires ? » Madame T dit « oui,
je veux que ça s’arrête, J’ai rassemblé tous mes
médicaments, je vais les prendre en une fois ».
Madame T est sous traitement anti dépresseur
prescrit par son médecin traitant depuis 1 an suite
à un arrêt de travail d’un mois pour dépression.
L’entretien est orienté par la salariée que j’écoute
avec empathie. Je poursuis mon entretien qui se
termine par la prise des constantes, poids, tension.
Cet entretien a duré une heure.
Ma décision est prise de ne pas la laisser
repartir :
- devant les signes de somatisation du stress :
prise de poids de 40 kg en 5 ans.
- devant l’énoncé du scénario prévu pour le suicide
et les phrases relevées plus haut.
Je cherche alors un avis médical immédiat et devant
l’urgence que je ressens, j’essaye de trouver un
moyen de la garder. Je préviens un médecin du
travail présent sur le site car le médecin en charge
de l’entreprise est absent ce jour-là. En effet, je
travaille sur 2 sites, la secrétaire fait soit mes
vacations, soit les vacations du médecin, mais nous
ne pouvons pas travailler ensemble sur ce site.
Je pense qu’une éviction du milieu de travail est
nécessaire pour faire cesser la pression de
l’environnement de travail, le scénario du suicide
étant prévu. J’explique à madame T qu’une stratégie
bien conduite lui permettra de ne plus jamais
retourner sur son lieu de travail.
Je vais exposer au médecin présent sur le site les
phrases qui m’ont alertée au plus haut point : « le
monde sera meilleur sans moi » « je vais prendre
tous mes médicaments en une fois ». Mais je ne fais
aucune remarque sur ce que j’attends, c’est-à-dire
une inaptitude temporaire et une lettre au médecin
traitant : je ne veux pas me substituer, ni
interférer dans le rôle du médecin du travail. Ce
médecin n’a pas d’infirmière et ne connaît pas la
coopération de ce travail partagé.
Ce médecin me fait conseiller à la salariée de
consulter le médecin du travail en charge de
l’effectif de l’entreprise. Je planifie un
rendez-vous avec ce médecin du travail pour le
lendemain matin, et lui demande de voir son médecin
traitant en sortant du travail.
Madame T a suivi mes conseils, consulté son médecin
traitant et rencontré le médecin du travail le
lendemain de l’entretien infirmier qui lui a délivré
l’avis suivant « état de santé temporairement
incompatible avec l’activité professionnelle. A
revoir lors de la visite de reprise. »
Dans ce cas, mon objectif était de rendre la
personne actrice de son devenir et de son avenir et
de lui permettre l’autonomie de sa décision.
|
La traçabilité
Quelles « traces » de cet entretien laisser dans le dossier
médical ? L’entretien infirmier a été inséré dans le DMST de
la salariée et notamment les éléments suivants :
- la notion de nuisance de la situation de travail pour
la santé de la personne caractérisant la situation
d’urgence
- les phrases attribuées à la salariée et à sa
hiérarchie
- le risque de passage à l’acte suicidaire.
Questions :
MDT Hospitalier : dans cette situation, elle avait organisé
son suicide. Il y a danger pour elle-même. Pourquoi ne pas
avoir appelé le SAMU ? Car il s’agit d’un gros risque. Moi
je travaille avec plusieurs IDEST qui ne sont pas toutes
situées dans un même lieu. Le protocole est que dans un cas
comme celui-ci, elles appellent le SAMU.
Odette Tencer animatrice : on est sur les pratiques
professionnelles de la vraie vie : on n’est pas là pour
juger ni pour critiquer mais pour discuter des pratiques.
IDEST : dans ces conditions et cette situation, il faut
gagner du temps. J’ai gardé la salariée 1 heure. Je l’ai
informée sur sa situation et lui ai expliqué qu’on pouvait
faire en sorte qu’elle ne reste pas à son poste de travail.
Elle a appelé son médecin traitant dans le service. Je
savais qu’elle allait aller le voir. La personne ressource
c’est elle : elle est actrice de sa propre santé. En service
autonome, j’aurais fait autrement.
MIRT : Alain a parlé de la nécessité d’une formation pour
les IDEST. Il y a aussi une formation nécessaire pour les
médecins. Dans ce cas-là, Isabelle n’a pas eu les réponses
du médecin qu’elle attendait.
IDEST : ce médecin ne travaille pas avec une IDEST et il
s’agissait d’une grande entreprise. Il n’a pas pris de
décision.
MDT : pourquoi en service autonome vous auriez fait
autrement alors qu’en service inter, vous n’avez pas la
possibilité de faire ?
IDEST : en service autonome, l’effectif est captif, on
connait les personnes, on a une personne à appeler en cas
d’urgence qui vient la chercher.
MDT : il pourrait y avoir une régulation ou un arbitrage
technique avec une salle de soins. Il pourrait y avoir une
deuxième personne référente.
IDEST : dans ce service, il n’y a pas de salle de soins ni
d’endroit où on peut laisser la personne se reposer.
MDT : qu’est-ce qu’on met en place après pour résoudre cette
question si elle se reproduit ? Il faut réfléchir dans
l’équipe aux outils à mettre en place pour faire face et se
protéger. Qu’est ce qui a été prévu à la suite ?
IDEST : je pense que le salarié doit être acteur de son
avenir professionnel. Depuis, j’ai changé de secteur et de
bassin d’emploi. Je n’ai pas eu connaissance de la suite.
MDT : y a-t-il eu un temps de débriefing après ce cas pour
poser le débat ?
IDEST : le médecin est parti à la retraite. A mon avis, il
faut un protocole de service élargi impliquant le médecin
présent sur le centre même s’il n’a pas d’IDEST.
MDT : ce qui m’étonne c’est le manque de protocole pour un
cas de danger : le mieux c’est d’appeler le SAMU.
IDEST : j’ai déjà appelé le SAMU pour un autre cas
similaire, mais ce n’est pas la réponse. Dans ce cas
précédent, le SAMU avait mis 4 heures pour arriver et la
personne s’est sauvée pendant le débriefing avec le médecin
du SAMU. Ici, j’avais un médecin dans le service qui m’avait
dit de donner un rendez-vous pour lendemain.
MDT : le vrai sujet ce n’est pas de savoir s’il fallait
appeler le SAMU. Ce cas révèle une insuffisance du médecin
présent sur place. En service autonome, il y a une salle de
soins avec plusieurs médecins qui s’occupent de tous les
salariés. Dans les services inter ce n’est pas le cas,
chaque médecin règne sur son secteur mais ne s’occupe pas
des salariés des autres secteurs. Il faut plutôt une
coopération entre les médecins du service inter.
MDT : je pense que dans les services inter, il faut qu’il y
ait de la confiance. Ce qui est important de savoir c’est :
quels sont les meilleurs relais qui travaillent comme le
médecin référent et que l’on peut appeler en cas de
problème. Dans mon service, mon IDEST a été confrontée à un
problème et je n’étais pas là mais elle a pu demander de
l’aide à une consœur qui travaille toute seule.
IDEST : je rappelle que l’IDEST avait eu une formation
approfondie sur le suicide. L’entretien a duré une heure et
pendant cette heure-là il s’est passé des choses qui ont
fait évoluer la situation de la salariée. Il y a rarement
des suicides en France après un entretien santé travail
infirmier.
MDT : dans le cas d’Isabelle, c’est un cas ou la clinique
médicale du travail a fonctionné. Il faut être prudent car
s’il y a une coopération meilleure dans les services
autonomes, c’est aussi dans ces entreprises qu’il y a le
plus de suicides |
 2. communication : Etude de 57 observations cliniques collectées
en 2017 : un exemple de coopération médecin du
travail /infirmière dans la traçabilité des RPS
2. communication : Etude de 57 observations cliniques collectées
en 2017 : un exemple de coopération médecin du
travail /infirmière dans la traçabilité des RPS
Hélène RUCK, médecin du travail, GAPEM 17001, ASSTV,
Poitiers
Présentation de l’équipe
Depuis 2011, j’assure le suivi médical d’environ 400
salariés d’une entreprise de fabrication de bottes à raison
d’une demi-journée par semaine jusqu’en 2013 (date
d’embauche de l’IDEST : madame Varnoux). Les salariés
étaient vus en visite périodique une fois par an.
Apres la formation de l’IDEST, les salariés étaient
toujours vus tous les ans, mais en alternance (une fois par
le médecin du travail, l’année suivante par l’IDEST).
L’équipe médicale travaille en collaboration avec
l’infirmière d’entreprise qui assure les missions de
secrétariat (convocation, gestion du dossier médical) et qui
réalise les examens complémentaires (EFR, audio) elle est
également l’interface avec le service ressources humaines.
Histoire
de madame D
|
En
1999, Mme D est âgée de 21 ans lorsqu’elle est
embauchée dans cette entreprise.
Elle occupe un poste de piqueuse dans l’atelier de
production.
A
l’interrogatoire :
Dans
cette usine, il n’y a pas de cloisonnement entre les
différents postes de travail.
-
préparation du caoutchouc pour faire les bottes,
-
préparation (découpe, encollage) des différents
éléments de la botte (semelles tiges, renfort,
chaussettes)
-
montage de la botte sur convoyeur
-
vulcanisation des bottes.
Certains postes disposent d’une aspiration, certains
autres voient leur système d’aspiration inopérant.
L’heptane est employé « à main nue » pour rafraichir
de manière régulière les bottes en cours de
confection, des colles sont utilisées (sans gants)
sur plusieurs postes de travail, à plusieurs
endroits de l’atelier, sans aspiration, ni
ventilation. Les salariés ne portent pas de masques
de protection.
L’usage d’heptane et de colle sans gants de
protection serait en lien avec une incompatibilité
d’usage avec le caoutchouc. Il n’y aurait pas de
produit de substitution possible à l’heptane pour le
process décrit.
Cependant : les mesures d’ambiance de l’heptane
restent inférieures au VLEP.
Tous
les salariés sont exposés à ces risques chimiques.
Depuis l’embauche, Mme D bénéficie d’un suivi
régulier tous les ans effectué par le médecin du
travail. Les conclusions successives de visites
médicales mentionnent entre autre un examen
neurologique normal
En
2008, elle change de poste, elle est affectée à la
préparation : mise en escalier des éléments,
encollage de baguettes. L’interrogatoire et
l’examen clinique ne relèvent ni vertige, ni
céphalée, l’état cutané est satisfaisant.
En
2011, elle est affectée sur le poste d’encollage des
avants pieds. L’examen clinique est identique.
En
2012, elle est réaffectée au piquage en alternance
avec les postes d’encollage.
Le
11 mai 2016, Mme D est reçue par l’infirmière du
service inter de santé au travail en visite
périodique. Le compte-rendu de l’Entretien Santé
Travail Infirmier (ESTI) par l’infirmière mentionne
: « arrêt d’une semaine pour HTA + vertiges »
L’IDEST établit lors de la visite, la fiche de poste
de la salariée, mentionnant l’exposition au risque
chimique.
Le
18 mai 2017, le médecin du travail reçoit la
salariée en visite de reprise après un arrêt maladie
de 4 mois (décembre 2016 à avril 2017), et réalise
le constat suivant :
-
Vertiges, persistants depuis fin décembre, ayant
nécessité un arrêt de maladie de 4 mois.
-
Un bilan ORL est réalisé en avril et en juin
-
Mme D est en instance de séparation, le contexte
personnel est délicat
-
Elle a présenté des attaques de panique en mars
/ avril
-
Elle présente des épisodes d’hypertension
artérielle, mais ce jour la pression artérielle,
est à 12.7
-
Son sommeil est perturbé, madame D prend 1
comprimé d’Atarax le soir, et est suivie par le
Dr XX au CMP
-
Elle décrit un syndrome ébrieux, la sensation
d’être dans du coton
-
L’examen neuro est normal, il n’existe pas de
syndrome cérébelleux.
Le
médecin du travail suspecte un syndrome psycho
organique lié à l’utilisation de solvant et oriente
madame D vers le docteur XY, au CHU de Poitiers pour
bilan neuropsychologique.
Le
bilan neuropsychologique est réalisé le 21 août 2017
et le docteur XY conclut à « des troubles cognitifs
légers à modérés, caractérisés par une probable
lenteur idéatoire, un syndrome dys- exécutif modéré
où dominent les difficultés et un déficit
d’attention soutenu dans un contexte d’un trouble
anxieux. Ces troubles sont compatibles tant avec un
syndrome anxieux qu’avec une exposition au solvant »
Un
bilan de contrôle à 9 à 12 mois, après éviction du
milieu solvanté est nécessaire pour affiner le
diagnostic.
Le
médecin du travail a informé la salariée des
résultats et l’a exclue de l’atelier production.
Madame D a été affectée dans un autre service dans
lequel il n’existe pas d’exposition aux solvants.
Un
retour a été fait à l’infirmière de l’entreprise qui
a géré la mise en œuvre des préconisations.
A
cette époque les staffs entre les différents acteurs
n’étaient pas mis en place, (par manque de temps),
les échanges étaient informels et concernaient
surtout les urgences |
Que mettre derrière le mot de la coopération ?
Au travers ce cas clinique, on remarque que l’équipe
médicale a collaboré (chaque membre de l’équipe a assuré sa
tâche) sans véritable coopération.
La coopération ne se décrète pas et ne va pas de soi, de
plus l’organisation du travail prescrite et la
réglementation en santé travail ne prévoient pas la
coopération.
Toutefois, Il ne faut pas perdre de vue la santé du salarié
et le sens que l’on donne à son métier.
La coopération ne se prescrit pas, elle se construit sur
certaines règles :
-
La confiance n’est pas de facto : elle nécessite d’être
construite et d’être facilitée par la mise en visibilité
des pratiques de chacun. Elle nécessite d’écrire des
protocoles partagés et vivants (évoluant en fonction de
l’expérience et de la pratique de l’équipe) pour
orienter l’interrogatoire de l’ESTI en fonction du vécu
du salarié, de son histoire propre, des risques de
l’entreprise. Mais surtout pour aider à la décision de
passer le dossier au médecin du travail, à sécuriser les
pratiques de l’IDEST et de L’ESTI tout en asseyant le
rôle propre de l’IDEST.
-
La transmission des informations : la difficulté pour
l’IDEST est de savoir quoi transmettre et quand
transmettre l’information au médecin du travail. Dans le
cas suscité, est ce que la transmission au médecin du
travail des vertiges ressentis par la salariée aurait pu
permettre de faire des investigations plus poussées et
plus rapides par le médecin du travail ?
On voit là, l’intérêt des protocoles construits avec l’IDEST
(quels sont les attentes du médecin du travail ? quelles
sont les marges de manœuvres de l’IDEST ? Comment instaurer
un langage commun à partir de la clinique médicale du
travail pour orienter l’interrogatoire en fonction du vécu
du travail du salarié face aux risques de l’entreprise ?
Comment tracer l’information pour le suivi et la
surveillance de la santé du salarié ?)
Ces transmissions peuvent être informelles ou formalisées à
l’aide d’outils comme :
-
Les fiches de postes rédigées avec les salariés lors des
entretiens médicaux et complétées par les informations
recueillies lors de l’ESTI et qui reprennent le travail
réel et les risques auxquels sont soumis les salariés
dans l’entreprise.
-
Les fiches individuelles d’exposition qui pourraient
être remises en place au sein de l’équipe médicale, en y
associant les différents symptômes possibles en
fonctions des expositions. Des fiches de liaisons
alimentées par les informations recueillies par l’équipe
médicale et l’infirmière d’entreprise.
-
Les staffs : avec le médecin du travail, l’IDEST et
l’infirmière de l’entreprise.
Le temps d’échange et de délibération à construire dans le
staff doit se faire non seulement autour du diagnostic
d’imprégnation (les plaintes sont-elles en relation avec le
travail ou pas ?), mais aussi pour construire une prévention
de qualité. Il faut s’appuyer sur le staff pour transformer
une situation de travail comme celle qui est exposée afin
d’améliorer le suivi, de prendre en compte et valoriser les
informations, les remarques, les divergences de points de
vue des infirmières.
C’est également le lieu d’une mise en commun des
connaissances en général de l’entreprise, des risques, des
expositions en fonction du poste de travail, des pathologies
qui peuvent en découler, de niveau de prévention existant
dans l’entreprise.
Ces connaissances sont enrichies par celles recueillies sur
le terrain par l’infirmière d’entreprise, les études de
postes, les FDS et le document unique.
Ces temps ne doivent pas être restreints à résoudre des
urgences ou encore à se limiter aux cas particuliers des
restrictions ou des aménagements de postes (passage de tous
les dossiers en staff ou non ?) Ils doivent permettre à
l’équipe :
-
de comprendre le lien santé travail avec l’aide de la
clinique médicale du travail qui diffèrerait d’un
entretien à partir du risque solvant et dans lequel
apparaîtrait le patient salarié comme central (quelle a
été la place de la salariée dans ce cas ? Permettre à la
salariée de donner son avis dans le questionnement
d’intoxication aux solvants ?)
-
de coordonner leurs actions pour le suivi des évolutions
et de pouvoir passer de l’action individuelle à l’action
collective, (cahier de staff qui sert de fil conducteur
et qui permet la traçabilité du collectif)
-
de
proposer des outils de dépistage ou de suivi.
Le cas clinique présenté nous fait poser la question de la
réalisation d’un questionnaire Solvaquest (à 10 questions) à
chaque visite avec le salarié.
Un autre temps de travail nous parait important dans la
coopération c’est le temps de retour de l’information à
l’ensemble de l’équipe (en fin de vacation : feedback sur
les conclusions.)
La coopération inclut l’infirmière d’entreprise qui ici a la
charge d’organiser la mise en place des préconisations
émises par le médecin du travail au sein de l’entreprise
mais pas que…Comment l’inclure dans l’équipe médicale et
partager la clinique médicale du travail, alors qu’elle
n’est pas clinicienne (staff à 3 ou encore staff entre les 2
infirmières ce qui permettrait d’aborder comment travailler
avec le médecin) ? Comment construire cette coopération ?
Comment dégager les règles professionnelles ? L’infirmière
d’entreprise ne connait pas la clinique médicale du travail,
mais connait mieux les risques de l’entreprise.
Son rôle actuel est en partie curatif : comment arriver à
adapter son rôle dans le champ de la prévention ? Comment
travailler ensemble sur le lien santé travail ?
Questions :
IDST : à 2
reprises vous avez dit que l’infirmière santé travail
n’était pas formée clinicienne. En entreprise on ne fait pas
que du curatif. On recueille plein d‘informations sur les
risques, sur l’individuel et sur le collectif.
Qu’entendez-vous par clinicienne ?
MDT : elle
n’est pas formée en santé au travail. Elle recueille des
informations mais elle ne peut pas me donner les
renseignements que j’attends d’une infirmière clinicienne
bien formée. Elle a des entretiens avec les salariés mais
qui portent surtout sur des problèmes personnels.
IDEST : les
infirmières ont des formations. Il n’y a pas de
transmissions des dossiers des services inter au service
autonome ?
MDT : les
dossiers sont dans l’entreprise. L’infirmière a accès au
dossier. Il n’y a pas de rapports des entretiens faits par
l’infirmière d’entreprise dans les dossiers.
MDT : on
met en place des fiches d’expositions aux produits chimiques
qui sont à la disposition de l’infirmière d’entreprise.
Celle-ci, quelquefois, n’est pas au courant de ce qui se
passe dans l’entreprise
Fil rouge :
vous avez dit « je n’attends pas que ça d’elle ». On
pourrait construire une coopération en trinôme avec l’IDEST
du service inter et celle de l’entreprise.
MDT : c’est
ce que l’on essaie de mettre en place mais il y a le manque
de temps, et quand je viens dans l’entreprise, on est
accaparé par les urgences. On parle de langage commun. Avec
mon IDEST nous avons un langage commun, mais quand une
infirmière n’est pas formée, elle parle d’évènements non
centrés sur le vécu du salarié.
MDT : c’est
à vous de faire le nécessaire
MDT : merci
pour ce partage d’expérience. Moi j’ai travaillé avec une
infirmière mais je ne savais pas comment faire. Comment
partagez-vous les écrits ? Le cahier de staff : qui écrit
dans ce cahier ?
MDT : la
majeure partie des infos sont dans le dossier médical.
L’infirmière pourrait écrire dans le dossier médical mais
elle ne l’utilise pas. Le cahier de staff c’est Pascale, mon
IDEST du service interentreprises, qui le tient car sinon je
le perds. On fait un point général sur la vie de
l’entreprise et on voit les dossiers qui posent problème et
en fonction des données, cela permet de déclencher des
actions. Ce cahier de staff sert de passage de l’individuel
au collectif.
IDEST : là,
je n’ai pas de trinôme dans cette intervention. Il aurait
été intéressant d’avoir la voix de l’autre infirmière. Le
cahier de liaison ne me semble donc pas réalisé par
entreprise mais sur tout le secteur du médecin donc il est
non partagé par l’infirmière de l’entreprise. Moi ça fait un
an que je travaille avec un médecin, ça n’a pas été facile
mais la confiance se gagne et on a mis en place un cahier de
liaison avec des cas individuels et collectifs. Dans
l’entreprise il y a une psychologue et une assistante
sociale en externe et aussi un service sécurité. Je
travaille avec tous. Moi, je fais les entretiens santé
travail infirmiers comme les IDEST des services inter.
MDT : on
réfléchit à mettre en place un cahier par entreprise. Mon
objectif c’est qu’elle rentre dans l’équipe médicale.
Quelquefois elle est en porte à faux car il peut y avoir des
difficultés face à sa hiérarchie
IDEST :
normalement, une IDEST doit être formée en santé au travail
dans l’année qui suit son embauche. Et le médecin doit
intervenir auprès de l’employeur.
MDT : cela
pose la question des conditions d’embauche des infirmières
d’entreprise et de leur formation éventuelle.
IDEST :
pourquoi ce n’est pas l’infirmière d’entreprise qui réalise
les ESTI ?
MDT : c’est
un choix de l’entreprise, l’infirmière n’est pas formée en
santé travail.
|
|
Discussion sur le thème et ses possibles
disputes professionnelles dans l'équipe médicale sous le
double pilotage infirmière / médecin
Fil
Rouge
Avant de
contribuer comme Fil Rouge, une brève réaction comme ex-MIRT
à propos du dossier médical et des liens hiérarchiques qui
s’exercent sur les infirmières
Le dossier
médical doit respecter le cadre réglementaire et un certain
formalisme. On ne peut inscrire des éléments ayant trait à
la clinique et couverts par le secret médical dans un
support quel qu’il soit sans s’interroger sur son usage, sa
forme et sa protection. Les textes sont explicites, c’est au
médecin du travail qu’il appartient de constituer le dossier
médical et il en est le garant et le responsable. Même en
cas de coopération avec une ou des infirmières, il ne peut
s’affranchir de cette responsabilité. Le dossier médical a
donc une existence et des exigences réglementaires qui
doivent être respectées.
Par
ailleurs, et la question transparaît en filigrane dans les
échanges en cours, la question se pose du lien hiérarchique
qui s’exerce sur l’infirmière ou les infirmières. En effet,
si en service inter, les textes disent « le médecin du
travail anime et coordonne » l’équipe pluridisciplinaire,
ils ne font pas pour autant du médecin le supérieur
hiérarchique de l’infirmière. Tout au plus, les textes
peuvent-ils lui donner, le cas échéant, les moyens de la
responsabilité. En revanche, en entreprise, le lien
hiérarchique le plus direct qui s’exerce sur l’infirmière
est celui de l’entreprise et de sa direction des ressources
humaines. Ce qui peut tout changer… Il ne s’agit pas de
bonne ou de mauvaise volonté de la part des infirmiers, mais
il s’agit pour le médecin du travail, en coopération avec
les infirmiers, d’élucider ces questions et d’y trouver une
parade, afin que le secret médical soit préservé mais que
les informations nécessaires au suivi des salariés soit
accessibles à l’infirmière, et en particulier à l’infirmière
d’entreprise, dans le respect des responsabilités de chacun.
Contribution en tant que fil rouge :
Je vais
repartir de ce que j’ai entendu ce matin. Nous avons entendu
des témoignages sur la pratique de la part de professionnels
qui ont couru le risque de s’exposer en exposant leurs
pratiques, il ne serait pas forcément constructif de se
prononcer sous la forme de jugements. Or il me semble avoir
entendu quelques jugements.
Par
ailleurs, il a été question de la formation des infirmières,
sans doute y a-t-il nécessité de se poser aussi la question
de la formation des médecins, en particulier de leur
formation à la clinique.
D’emblée,
une réflexion : nous voulons placer le salarié au centre de
nos préoccupations et de nos pratiques. Or, à partir du
moment où nous mettons le salarié au centre, il nous faut,
infirmières et médecins, nous poser la question de notre
propre position de salariés, d’un service interentreprises
ou d’une entreprise. Cette nécessité est illustrée par le
débat précédent sur le trinôme : est-ce que les infirmières
sont dans un cadre qui dépend du DRH ou du médecin du
travail ?
Par
ailleurs, et les discussions de ce matin l’illustrent
abondamment, il est indispensable de faire attention au
vocabulaire utilisé et de se mettre d’accord sur les termes
et le langage employé au sein de l’équipe qui coopère, afin
d’éviter au maximum des malentendus dommageables. Par
exemple, le terme de « clinique médicale du travail » que
nous utilisons souvent et dont le sens semble aller de soi
pour la plupart d’entre nous demande peut-être à être
explicité ou approfondi. Ou bien encore, lorsqu’il a été dit
tout à l’heure « il n’a pas fait comme je voulais » il faut
bien entendre que c’est une vraie question de pratique et de
clinique, et pas une question de pouvoir ou de caprice.
La question
du dossier médical, à la lumière des échanges précédents,
doit probablement être reprise, afin d’assurer au mieux la
traçabilité, et de savoir ce que l’on fait, et peut-être ce
que l’on risque, si on met en place des outils « sur
mesure »
Lors des
échanges ultérieurs, j’ai encore entendu plusieurs éléments
qui méritent d’être approfondis :
-
la
question du secret professionnel et son lien avec la
question de l’indépendance, sans pour autant être dans
la propriété personnelle « mon patient » « mon
salarié »….
-
la
question du lien de subordination qui s’impose au
salarié mais aussi à l’infirmière et au médecin
-
la
question de la traçabilité et des écrits, non seulement
des résultats mais des éléments du diagnostic et des
moyens mis en place, afin de compléter le propos « le
résultat de l’action va nous départager » parce qu’il ne
serait pas possible de penser qu’une action sans
résultat n’aurait pas existé ni laissé de traces
-
la
question à se poser en cas de désaccord : « pourquoi il
ou elle fait cela ? »
-
la
place essentielle de l’écrit et la nécessité de
formaliser et parfois de « ritualiser » les échanges et
les staffs
-
la
nécessité de donner une place et une visibilité à la
subjectivité et au ressenti des salariés qui ne sont en
général pas entendables ni visibles en entreprise
Débat :
IDEST : ce
matin, on a beaucoup parlé de formation. La formation en
santé au travail est organisée. La formation en clinique
médicale est plus compliquée le nombre d’organisme est
beaucoup plus restreint pour se former. On peut se former
par formation universitaire ou par compagnonnage mais il y a
beaucoup de médecins qui partent à la retraite. Sur notre
région c’est difficile de se former.
MDT : c’est
un retour d’expérience sur les staffs médicaux. Dans notre
service on a mis en place des staffs : médecins, IDEST, AST.
On traite les cas. Avant c’était très difficile et ça durait
longtemps. Aujourd’hui, ces staffs ont permis d’harmoniser
les pratiques. Avant, les IDEST disaient qu’elles étaient
schizophrènes car pour un même risque, elles avaient des
protocoles différents selon les médecins. Ma peur c’est
qu’une IDEST note quelque chose dans le dossier sans que
j’en sois informé. On a donc mis en place un système : il
s’agit d’un logiciel de type AGIL qui permet de créer des
tickets pour informer des actions en cours sur chaque
dossier. Tous les membres du staff sont informés. Une fois
que l’action est terminée, une synthèse est faite, imprimée
et conservée dans le dossier. Ce système a été très apprécié
et a permis de recruter des MDT.
MDT
retraité : c’est un débat sur les collaborations et sur la
coopération. Quand les professionnels de santé travaillent
ensemble, les relations sont fondées sur la confiance, le
code de la santé et le secret médical. Il doit y avoir des
collaborations pour traiter les cas urgents. Il faut tracer
ces actes dans le dossier. On ne doit pas tous avoir les
mêmes pratiques.
Quelles
sont les bases de la coopération ? Avoir des pratiques
fondées sur la clinique médicale du travail. Qu’est-ce que
je peux comprendre dans ce qui malmène la santé du salarié
dans son travail ? Ce qui est intéressant c’est sur quelle
assise se base notre action. Le rôle du médecin n’est pas de
gérer les risques.
La clinique
médicale du travail est la même pour le médecin et l’IDEST.
Toute coopération passe par des écrits qui s’appuient sur un
cadre réglementaire. Pour coopérer les infirmiers doivent
pouvoir écrire dans le dossier médical de santé au travail
mais le MDT doit faire un écrit pour l’autoriser à le faire.
Un autre médecin peut écrire dans le dossier en cas
d’urgence quand c’est protocolisé.
On ne peut
pas avoir d’informations sur des documents autres qui ne
seraient pas dans le dossier médical.
Dans un
service autonome, les infirmières doivent avoir aussi
l’autorisation du médecin pour écrire dans le dossier
médical.
MDT : la
question de la formation en clinique médicale du travail est
importante. La façon de travailler en coopération peut être
discutée dans les GAPEM de E-Pairs. Comment peut-on mettre
le salarié au centre ?
MDT : les
interventions de ce matin étaient très riches avec beaucoup
de courage de la part des intervenantes car parler de ce que
l’on fait c’est mettre en avant ses fragilités. La réalité
c’est que la coopération échappe aux protocoles. Ce qui est
important c’est la question du retour vers le collectif.
Qu’est-ce que l’équipe peut renvoyer au collectif sur ce
qu’elle ressent de la santé ?
MDT :
depuis que j’ai appris la clinique médicale du travail, j’ai
l’impression d’avoir changé de métier. Je me remets toujours
en question et me demande toujours si j’ai bien mis le
salarié au centre. J’ai un exemple avec un interne. Il
s’agit d’une personne qui faisait des relevés de compteur.
Il devenait violent quand l’employeur lui demandait de faire
certains relevés de compteur. Il me l’a renvoyé. En
appliquant la clinique médicale du travail, le salarié s’est
rendu compte qu’en fait il avait peur de rester coincé dans
le coffre de ces compteurs. Après explications avec
l’employeur et ses responsables, on a pu dédramatiser la
situation.
MDT : que
faire pour remplir les logiciels quantitatifs ? On est mal
avec les outils qui sont développés. Qui n’est pas frustré
par son logiciel ?
MDT : un
outil quantitatif ne peut pas résoudre la coopération.
MDT : le
médecin est personnellement responsable sur les écrits et ne
doit pas dépendre des outils informatiques.
MDT : j’ai
développé des outils pour utiliser les signes infra
cliniques.
MDT :
comment à partir de la clinique médicale du travail
individuelle peut-on faire pour en arriver au collectif ?
Certains fait n’apparaissent que dans le collectif et pas
dans l’individuel.
MDT : le
problème vient du vocabulaire : j’entends « mon patient »
« mon dossier médical ». Le dossier médical n’appartient pas
au médecin mais au service. Les IDEST ont du mal avec les
MDT qui ont des pratiques différentes. On doit avoir des
protocoles même si on ne les suit pas au quotidien. Ce que
j’entends c’est que « je suis indépendant avec des pratiques
différentes » mais comment transmettre aux IDEST ? J’entends
« je ne fais pas de la médecine de travail de risques » mais
que fait-on devant le risque amiante ou l’exposition aux
radiations ionisantes ?
MIRT :
l’indépendance ce n’est pas de faire n’importe quoi mais
c’est de faire dans le cadre de ses obligations. Il faut
prioriser l’éthique et la déontologie en dehors de toute
considération économique. En ce qui concerne le dossier
médical, il est hors de question que ce soit le service qui
remette le dossier médical. Le médecin est personnellement
responsable du dossier, idem pour la fiche d’entreprise même
si c’est le service qui transmet ce document : c’est le
médecin qui est responsable
|
|
Pratiques cliniques et règles professionnelles en médecine
et santé au travail. Expériences de groupes de travail
médecins du travail et infirmiers en santé au travail en
clinique médicale du travail
II-Pour la contribution à la traçabilité des expositions
à partir de la présentation de cas cliniques individuels
ou collectifs plus ou moins partagés, ou de carence de
coopération
 3° Communication – « Accompagnement
d’une équipe d’assistantes commerciales d’un service
client : mise en œuvre d’une coopération médecin
du travail / infirmière de santé au travail »
3° Communication – « Accompagnement
d’une équipe d’assistantes commerciales d’un service
client : mise en œuvre d’une coopération médecin
du travail / infirmière de santé au travail »
Marie Christine LIMAME, IDEST, AST Lyon
●
Le contexte de
l’étude :
Le médecin
du travail et l’infirmière connaissent bien ce siège d’une
entreprise de l’industrie pharmaceutique, à travers les
rendez-vous au service de santé au travail, la participation
au CHSCT, l’actualisation de la Fiche d’entreprise en
juillet 2017 et les études de poste « tertiaires ». La
répartition du travail est classique : le planning du
médecin est rempli par les visites prioritaires ;
l’infirmière reçoit les VIP périodiques et initiales de ces
salariés qui sont en suivi individuel simple. Quant aux
réunions de CHSCT, c’est souvent l’IST qui est disponible.
Les études de poste « tertiaires » sont réalisées par
l’infirmière après décision en staff, sauf les études dans
le cadre d’une inaptitude.
● La demande :
Le médecin
du travail reçoit Elise le 7 septembre 2017 en visite de
reprise après un arrêt de 3 semaines en août pour
dorsocervicalgies aggravées par la position assise
prolongée. Elise est âgée de 26 ans et a été embauchée dans
l’entreprise en octobre 2016 comme assistante commerciale
après avoir travaillé auparavant comme aide à domicile
pendant 1 an puis conseillère de facturation dans le cadre
d’un contrat de professionnalisation. Le médecin et la
salariée se sont déjà rencontrés en décembre 2016 : la
salariée alors est contente de son poste ; puis en avril
2017 pour une visite de reprise après un arrêt de 2 mois
pour entorse du genou droit ; elle signale aussi des
douleurs au dos et aux cervicales lors de la conduite de sa
voiture.
Le médecin
souhaite une étude du poste d’Elise et sollicite
l’infirmière pendant un staff. Celle-ci contacte par écrit
la responsable de la salariée, la secrétaire du CHSCT et le
responsable RH pour prévenir de sa venue. Celui-ci nous
demande par mail alors d’ « en profiter pour étudier les
autres poste de ce service » sans plus de précision. Cette
étude sera réalisée en 2 temps les 28 septembre et le 16
octobre 2017.
●
Le poste d’assistante
commerciale au service client hôpital
:
La mission
de l’équipe (6 assistantes et une responsable) est
d’enregistrer les commandes (par fax, téléphone et
messagerie électronique) et de répondre aux réclamations
(livraisons, facturation) de 2500 pharmacies hospitalières
sur la France.
L’activité
est impactée par des pics d’activité en lien avec les
lancements de nouveaux produits au printemps et à l’automne
et par les épidémies saisonnières. Depuis le retour des
congés d’été, l’équipe est sollicitée à propos du vaccin
antigrippal.
La
permanence téléphonique est assurée de 8h30 à 17h30.
Une salariée
(Elise) est actuellement en temps partiel thérapeutique :
son absence à mi-temps n’est pas compensée par une ressource
supplémentaire.
Le travail
sur PC informatique fixe avec deux écrans est continu avec
de fréquents appels téléphoniques entrants à l’aide d’un
casque auditif filaire binaural.
Une nouvelle
version up grade du logiciel métier a été déployée en
février 2017 afin de faciliter les réponses des assistantes.
La responsable de l’équipe a formé les collaboratrices à
cette nouvelle configuration informatique. Dans les faits,
le nombre d’appels a explosé, passant de 4 500 à 12 000
appels mensuels. Deux logiciels sont utilisés : l’un dédié
aux clients et l’autre au traitement des demandes. Le
routage des appels téléphoniques ne se fait pas, créant
l’insatisfaction des clients et multipliant les appels
entrants. De nombreux tickets informatiques sont générés par
ce dysfonctionnement qui pénalise les assistantes et peut
être source de tensions entre les clients et elles, avec une
augmentation de la charge émotionnelle pour les
collaboratrices. Le premier niveau de soutien informatique
est en français mais le second est en anglais (prestataire
basé en Inde), que les assistantes ne parlent pas toutes.
Pour traiter
les appels perdus, la responsable estime qu’il faudrait
tripler l’effectif. A ce jour, par manque de temps, il
n’existe pas encore de référentiel écrit sur la nouvelle
version utilisée.
Un autre
problème technique concerne l’absence de wrap up : les
assistantes n’ont pas le temps nécessaire pour compléter le
dossier informatique à cause de l’enchaînement des appels.
Auparavant,
les assistantes étaient positionnées par deux en face à
face, ce qui était bruyant compte-tenu de l’activité
téléphonique et des échanges entre collègues. La disposition
des postes a été revue en juillet 2017 sans la participation
des personnes concernées : Elise avait signalé au médecin
qu’il était reproché aux assistantes de trop « papoter »
entre elles. Les assistantes sont désormais positionnées dos
à dos. Des cloisons anti-bruit ont été ajoutées à mi-hauteur
entre les postes. Plusieurs collaboratrices souhaitent la
modification de l’emplacement des bureaux afin de faciliter
la communication entre elles : elles ont besoin
d’informations, d’assurance sur leur réponse au client
notamment de la part de leur collègue plus ancienne
qu’elles. Elles doivent, à ce jour, faire des mouvements de
torsion du cou ou de rotation du buste pour se parler, soit
assises, soit en se levant pour échanger au-dessus de la
cloison de séparation, après avoir mis le client en attente.
Ces mouvements sont également destinés à voir qui entre dans
le bureau par l’une des deux portes du service : de
nombreuses interruptions de la tâche proviennent du service
des Marchés. Ces collègues viennent régulièrement apporter
des documents livrés par erreur dans leurs locaux ou des
informations collectées par téléphone (les clients ne
s'adressent pas toujours au bon service : le service des
marchés gère les prix, le service clients hôpitaux s'occupe
des commandes)
La demande
de réaménagement du bureau a été validée par la responsable
du service en août 2017 : les assistantes commerciales
attendent le déménagement des meubles afin de communiquer
plus aisément entre elles. Les salariées ont besoin aussi de
vérifier des procédures et des informations entre elles : la
nouvelle version du logiciel métier mise en œuvre depuis
février 2017 est plus complexe et tous les process ne sont
pas disponibles sur papier. Elles doivent aussi prélever des
informations auprès de leur responsable sur la gestion des
stocks (en cas de rupture de stock, l'assistante n'a pas
accès à certaines informations et de ce fait, ne peut
renseigner le client mis en attente téléphonique) En cas
d'absence de leur n+1, l'assistante lui envoie un mail et
répond au client après la réponse de sa responsable.
Leur
activité est identique avec en plus des tâches annexes, soit
seule, soit en binôme. Par ex, l’une d’elles vérifie, toutes
les heures, les commandes dématérialisées (elle complète les
codes articles), assure la création quotidienne de comptes
clients avec, parfois, appel téléphonique à l'hôpital
concerné pour valider les adresses de commandes, de
livraison et de facturation, ainsi que le contrôle de la
boîte mail générique du service avec traitement des demandes
non prises en comptes. Ces tâches annexes se font entre 2
appels : compte tenu du volume des appels entrants,
l'assistante ne peut pas se mettre en retrait du téléphone
mais commute en permanence en vérifiant si ses collègues
sont déjà en ligne.
Les
assistantes devraient saisir les commandes : 45 commandes
par jour et par assistante sont attendues. Le sous effectif
dans le service ne le permet pas actuellement : une équipe
d'intérimaires réalise provisoirement cette tâche dans un
bureau à côté.
Pour les
salariées, il existe une bonne ambiance au sein de l’équipe
qui a fait face à la transition informatique et téléphonique
et au turn-over des personnels temporaires à intégrer et à
former. L’équipe aspire à une stabilité interne mais une
collègue intérimaire quitte l’entreprise le lendemain de
notre passage pour une formation.
Les tensions
rapportées par les assistantes se rapportent aux aléas du
logiciel et au brouhaha dans le bureau.
● Nos suggestions :
Après un
échange avec l’actuelle responsable du service (qui remplace
la personne titulaire du poste en congé maternité) nous
étudions les postes des assistantes présentes et faisons des
propositions d’amélioration. Pour le CHSCT et le service
Achats, Mme T note les besoins d’équipements spécifiques :
bras articulés pour les écrans, souris sans fil, casque
auditif sans fil (afin de se déplacer vers l’imprimante par
ex.) Des écrans sont surélevés ; les outils quotidiens sont
disposés dans la zone de confort des collaboratrices. Les
assistantes demandent la fourniture d’un support de
documents horizontal à poser sur le clavier car elles
doivent travailler en parallèle sur papier et sur écran.
Certains caissons sur roulettes sont inadaptés car trop bas
par rapport à la hauteur du bureau. Elles souhaitent avoir
sous les yeux des informations récurrentes pour leur
activité sous forme de feuilles sous plastique à feuilleter
sur un porte document vertical par exemple. Mais elles sont
surtout en attente du déménagement des meubles …
● Plan du service
Vitrage
Mur plein
Porte
Cloison
Fauteuil
Ecran
●Les suites des études
de poste :
Après
rédaction du compte-rendu des études par l’infirmière, nous
nous retrouvons en staff pour commenter et analyser les
données recueillies : le volet RPS nous paraît central dans
la plainte collective, le volet TMS n’étant qu’un « prétexte
» à notre intervention. Il apparait qu’Elise est sans doute
une salariée « sentinelle » qui a alerté les
professionnelles de santé au travail. Pour vérifier cette
hypothèse, le médecin demande à la secrétaire d’organiser,
quitte à les avancer, les visites périodiques de toute
l’équipe : toutes les assistantes sont reçues en entretien
infirmier fin 2017 et le médecin revoit Elise en janvier
2018 dans le cadre de son suivi de temps partiel
thérapeutique ; elle reçoit également la responsable de
l’équipe de retour d’un congé maternité. Nous avons listé au
cours d’un staff les points de vigilance à avoir lors des
échanges : cela nous sert de trame et donne un cadre ouvert
à la discussion.
Chaque
échange avec les salariées donne lieu à un retour en staff :
petit à petit se construit la compréhension des difficultés
des assistantes à tenir leur production et ce malgré les
dysfonctionnements ainsi que le rôle pivot de la sénior du
service, seule réfèrent dans l’équipe pendant le congé
maternité de la responsable. Les stratégies d’adaptation
passent par la communication entre elles avec le souci de
vérifier et de contrôler leur perception du travail demandé.
Extrait
d’une observation infirmière au cours de la VIP périodique
de Kenza : VIP réalisée le 18/10/2017
Agée de 25
ans, Kenza est mariée sans enfant. Titulaire d’un Bac Pro
Secrétariat, elle a entamé un cursus en fac d’Economie et de
gestion, cursus qu’elle a arrêté au bout d’un an pour
travailler d’abord en mission d’intérim, suivie d’un CDD de
18 mois comme assistante commerciale. A l’issue du contrat,
elle s’inscrit à Pôle Emploi et trouve le CDI qu’elle occupe
depuis le 1er mai 2017. Sa connaissance et sa pratique du
logiciel SAP ont été déterminants dans son embauche en
qualité d’assistante commerciale dans le service Client
Hôpital France du siège d’une entreprise de l’industrie
pharmaceutique.
« Avec le
changement informatique, petit handicap jamais rattrapé
depuis ! » alors que précédemment, elle trouvait facilement
les informations nécessaires dans SAP. Aussi a-t-elle besoin
de vérifier fréquemment auprès de ses collègues le
bien-fondé de sa décision. Ex. : Kenza met un client en
attente et se lève en direction de Houria, sénior de
l’équipe : « Houria ? La clinique X me demande si on peut
livrer en même temps la maison de retraite Y pour les
vaccins grippe. C’est OK ? » Houria se lève et réfléchit
brièvement : « C’est le même transporteur ? » Réponse de
Kenza : “Oui, oui : le même” Houria confirme : “Alors c’est
OK ! » Les 2 assistantes se rassoient et Kenza reprend le
client en ligne en s’excusant pour l’attente.
Kenza
décroche et raccroche en continu. Après 3 sonneries de
téléphone, si l’assistante n’a pas décroché, l’appel est
annulé et le client doit rappeler : la salariée doit
absorber le mécontentement de la pharmacie hospitalière : «
Hier, une cliente a essayé de nous joindre à partir de 14h
et ses appels ont abouti à 17h : elle me l’a fait bien fait
remarquer ! »
Le service
est souvent en sous effectif : « Cette semaine, on est 2 au
lieu de 4 plus une intérim qui vient d’arriver et à qui il
faut expliquer le poste. » Les novices sont formées par la
n+1 actuellement absente : ce sont les assistantes qui ont
pris le relais. K regrette qu’il n’y ait pas de formateur ou
une personne détachée pour un doublage. « Pour former la
nouvelle, il faut mettre le client en attente pour expliquer
à la nouvelle collègue. »
Cette saisie
peut être source d’erreurs : « Les dosages sont compliqués,
il manque parfois soit le dosage, soit le prix dans la
demande du client. Il faut trouver l’info. Ce n’est pas
toujours évident compte-tenu du nombre de références de
produits. » La pression est importante : pour les commandes
urgentes, l’entreprise s’engage à une livraison sous 24 à
48h.
Il arrive
aussi que le client refasse la même commande s’il pense
qu’elle n’a pas été traitée (quand il ne la reçoit pas).
Donc l’assistante doit être attentive…
Dans les
hôpitaux, il se peut que 3 appels soient passés pour la même
question, faute de coordination entre les services internes
de l’hôpital.
Comme tâche
annexe, Kenza doit contingenter chaque heure sur un logiciel
les commandes directes de clients : les nouvelles commandes
sont intégrées. Kenza doit faire un filtre pour tous les
produits en stocks, soit environ 15 produits avec 30 dosages
différents. Il y a risque de rupture si le contingentement
n’est pas réalisé en temps et en heure.
Kenza aime
son travail et regrette de ne pas pourvoir le faire
correctement ; elle insiste sur les bonnes relations entre
collègues et avec la chef titulaire qui n’hésite pas à
prendre les appels quand elle voit que les assistantes n’y
arrivent plus. Elle dit qu’elle ne stresse plus (5 à 6/10)
et qu’elle ne reste plus le soir comme avant avec ses
collègues : elle a décidé de partir à l’heure. Elle gère le
plus urgent.
Ce qui lui
plait dans son travail, c’est l’autonomie et la polyvalence
du poste ainsi que le fait qu’il n’y ait pas de temps mort.
Ce qui lui
pèse, c’est la charge de travail avec le sentiment de ne pas
faire du bon travail.
Elle se
plaint de fatigue oculaire avec « une barre à la tête ». Le
soir, en rentrant, elle s’allonge et ferme les yeux ; le
bruit la dérange.
Elle prend
parfois les appels debout pour étirer son dos car elle
ressent le besoin de se lever.
En fin de
journée et de semaine, elle se sent très fatiguée et
démotivée. Le soir, elle n’arrive plus à regarder la
télévision.
Après chaque
VIP, un compte rendu de l’entretien infirmier est communiqué
oralement par l’infirmière en staff.
●La coopération médecin
/ infirmière :
Selon
moi, la collaboration, c’est travailler pour un médecin ; la
coopération, c’est travailler avec un médecin. Ce «
travailler ensemble » suppose la confiance mutuelle entre 2
professionnels de santé différents et complémentaires prêts
à exposer leur pratique devant l’autre, ce qui nécessite une
bienveillance réciproque. Mais dans un cadre de
responsabilité technique dévolue au médecin, donc une
relation de subordination.
Le rôle
propre infirmier est méconnu ou inconnu des médecins du
travail, ce qui amène parfois à de fausses représentations
ou à des malentendus entre les différents acteurs de
l’équipe médicale. Par exemple avec des trames d’entretien
imposé à l’infirmière sans appui sur la démarche de « care »
infirmière (questionnaires médicaux ou approche par les
risques professionnels)
La confiance
ne se décrète pas mais se construit au cours des actions
communes et des échanges avec 2 outils essentiels :
- Rôle
central du staff, qui permet de se connaître et de se
reconnaître. Le curseur de la marge de manœuvre de
l’infirmière est différent selon les médecins et dans la
durée. Mieux on se connaît et plus l’infirmière a de
marges de manœuvre. Mais le travail est à refaire à
chaque départ de médecin … Pendant le staff,
l’infirmière fait remonter au médecin les informations
recueillies et réciproquement, le médecin fait part de
ses échanges avec les salariés et les directions. Cet
échange permet de construire un regard commun à partir
de 2 regards différents (le regard médical et la
démarche de soin infirmier) et complémentaires car ayant
le même objectif de promotion de la santé au travail.
Nous confrontons nos ressentis, notre perception des
situations rencontrées ; nous échangeons des hypothèses
que nous allons ensuite vérifier en entretiens ou sur le
terrain. Chacune reçoit le point de vue de l’autre et
c’est le résultat de l’action qui nous départage … Sans
oublier les échanges informels quotidiens …
- Le
statut de l’écrit est le support de la coopération :
observations, études de poste sont conservées
informatiquement et partagées oralement ; la traçabilité
n’est pas une fin en soi mais un outil de recueil du
matériel clinique pour la compréhension et l’analyse de
la souffrance au travail et pour la veille sanitaire et
l’alerte précoce. Le fait que le médecin reparte de
l’écrit infirmier évite au salarié les redites et permet
d’approfondir le contenu de l’échange salarié / médecin,
et valorise le recueil des données collectées par
l’infirmière. Pour les études de poste, l’infirmière
part de l’écrit du médecin pour construire une trame
d’étude sur place : pas de travail « standardisé » mais
adapté et personnalisé (démarche de soin infirmier)
La
coopération brise l’isolement de pratiques individuelles et
nous confronte au regard d’un autre professionnel de la
santé : par ce partage de notre pratique, nous nous
exposons, d’où l’importance de la confiance au sein de
l’équipe !
Le protocole
donne un cadre d’action à l’infirmier. Mais même avec des
protocoles partagés, l’activité infirmière reste médecin
dépendante … chaque médecin interprétant le protocole en
fonction de sa démarche professionnelle (aptitude, santé
publique, clinique médicale du travail) et de ses priorités.
A l’infirmière de s’adapter ou de partir !
Manque de
disponibilité des professionnels de la santé : durée des
entretiens contrainte, parfois peu de disponibilité du
médecin pour le staff. Avec quelquefois, un sentiment de
frustration de l’infirmière qui ne voit pas le dossier
avancer !
Se pose
aussi la question de l’action médicale : courrier d’alerte ?
Retour vers l’adhérent ? Présentation en CHSCT ? Versus un
complexe du Sauveur en mal d’agir …
Et grosse
fatigue de l’infirmière qui recevait de nombreux salariés en
souffrance sans voir déboucher sur des actions collectives…
La stratégie
proposée par le médecin a évolué au fil du temps : avant,
l’infirmière réalisait l’étude de poste demandée puis
recevait ensuite les salariés en entretiens si un diagnostic
RPS était retenu par le staff ; suite à l’expérience avec ce
service, nous avons convenu que le salarié serait accueilli
au SST puis que l’étude de poste serait programmée si elle
nous paraissait pertinente.
Questions
MDT : quand
tu as parlé des 14 besoins fondamentaux de Virginia
Henderson, c’est la question de la formation de
l’infirmière. Comment fait-on pour adapter cela aux critères
de la souffrance au travail du rapport Gollac et pour
partager le vocabulaire de la santé au travail ?
IDEST : les
besoins fondamentaux, cela me permet de rester dans mon
champ de travail infirmier. Je m’en sers pour en faire la
trame de mon entretien. Philippe Davezies en voyant ces 14
besoins fondamentaux avait dit « les infirmières font de la
clinique médicale du travail. »
MDT : au
cours des échanges, moi je parle de Gollac et Mare-
Christine des besoins fondamentaux mais en fait on parle de
la même chose.
IDEST : la
discussion avec le médecin se fait sur ce que l’on a obtenu
et pas sur la manière de faire.
MDT : c’est
l’employeur qui propose une étude. A partir du moment où
l’on décide de faire une action, est-ce qu’il est possible
de dire que le pré requis est un retour au collectif de
salariés. Si on ne restitue pas il n’y aura rien.
MDT :
c’était une demande incessante de Marie-Christine de faire
un retour aux salariés. Mais la date du CHSCT a été modifiée
et a eu lieu après mon départ. Les salariés ont toutefois
déclaré avoir bénéficié de ce suivi par l’infirmière.
MDT : Gollac
décrit quelque chose qui ne sert à rien sinon à faire
décliner une clinique compréhensive du travail permettant
ensuite de classer les éléments retenus dans les cases. Il
faut que les études de poste soient conservées dans le
dossier médical et il faut pouvoir écrire sur le collectif
MDT : j’ai
entendu une description d’un travail extraordinaire qui
permet de faire un travail de coopération. Dans la
coopération, l’important n’est pas de définir qui est
supérieur ou inférieur, mais de savoir qui est responsable
du fait des textes de loi. On n’est pas dans une lutte de
pouvoir. En ce qui concerne les critères, ceux de Gollac
sont fondés sur le travail alors que les besoins
fondamentaux s’appliquent au travail. Entendons-nous
coopération de la même manière ? Co construire ensemble ? Ou
amener l’autre à ma culture ?
IDEST : les
besoins fondamentaux sont un outil d’infirmière alors que
les IDEST ne connaissent pas forcément GOLLAC. Sur le lien
de subordination, la décision finale appartient toujours au
médecin.
IDEST : sur
le côté subordination, c’est le médecin qui décide.
Peut-être pas. On doit répondre et faire des choses. On ne
peut pas se censurer.
MDT : c’est
le médecin qui anime et qui décide
MDT : à
partir du moment où on est sur le travail, dans quelle
mesure peut-on poser la clinique du travail dans le milieu
collectif ?
MDT : si le
médecin et l’infirmière sont tous deux sur une pratique de
la clinique médicale du travail, cela paraît plus simple, y
compris lorsqu’une différence d’appréciation apparaît sur la
clinique. Supposons donc qu’une controverse apparaisse. Dans
ce cas alors il leur est possible de convenir d’utiliser une
règle professionnelle si elle est acceptée par le binôme :
lorsqu’un désaccord est constaté à partir d’un matériel
clinique (pouvant porter par exemple sur le recueil de ce
matériel, ce qu’il signifie, ou sur quoi en faire) cette
controverse est utile pour pouvoir travailler : une dispute
professionnelle n’est pas un conflit à trancher entre deux
professionnels. L’instruire, est ce qui leur permet de
coopérer.
La
subordination concerne la relation entre IDEST et son
employeur. C’est un lien de subordination à l’employeur, lié
au contrat de travail de tout salarié. Donc il concerne
aussi le médecin. Cependant son indépendance technique lui
est reconnue et il est le seul salarié protégé de l’équipe
pluridisciplinaire. La relation entre IDEST et médecin du
travail n’est pas une relation dans laquelle le métier de
médecin aurait une relation d’autorité tutélaire sur le
métier infirmier : son autorité se limite à une autorité
technique vis-à-vis de l’IDEST. Il n’y a aucune tutelle
possible en droit, du métier de médecin vis-à-vis du métier
d’IDEST. Mais la réalité est bien différente. Dans les
services Inter les infirmières seraient dépendantes du
médecin comme dans l’entreprise l’infirmière est dépendante
du service RH. Donc si l’on pose qu’un conflit est traité
par une direction ou la hiérarchie, il en est tout autrement
de l’atterrissage d’une dispute professionnelle : Le
médecin et l’infirmière peuvent ne pas être d’accord. La
clinique médicale du travail « condamne » les 2 membres de
l’équipe à discuter et délibérer pour donner issue à une
controverse apparue.
MDT : la
dispute est porteuse de progrès et d’accessibilité au
collectif. Cela permet aussi au salarié de réagir. Une
action peut ne pas être un succès. S’il y a de la dispute et
de la controverse, ce sont des graines qui sont lancées et
qui pousseront plus tard. On met des IDEST dans les services
pour enrichir la santé au travail mais pas pour remplacer le
médecin.
MDT : il
faut renvoyer ce que l’on comprend du travail pour que le
collectif de salariés comprenne ce qui les malmène dans le
travail pour leur permettre de réagir. |
 4- Communication – " Etude de 57
observations clinique collectées en 2017 :
coopération de médecin du travail et infirmière de
santé au travail dans la traçabilité des RPS"
4- Communication – " Etude de 57
observations clinique collectées en 2017 :
coopération de médecin du travail et infirmière de
santé au travail dans la traçabilité des RPS"
Dounia BAKKARI, MDT, SISTNI
Contexte de la coopération MDT/IDEST
Il s’agit d’un Service de Santé au Travail Interentreprises
L’équipe pluri disciplinaire est sectorisée : secrétaire,
IDEST, préventeurs
Le temps médical est consommé par les visites occasionnelles
entrainant une vision biaisée pour le médecin.
Une particularité du service : il y a une responsable des
IDEST avec un lien hiérarchique, le médecin du travail
n’ayant qu’un lien fonctionnel avec l’IDEST qui travaille
avec 4 médecins.
Un logiciel métier permet le partage des informations.
Contexte de coopération
Lors des staffs, nous avons constaté que :
- Plusieurs dossiers individuels de la même entreprise
ont été discutés et ont donné lieu à des visites de
suivi : orientation par la suite vers notre structure
interne de maintien dans l’emploi notamment pour un
soutien psychologique
- Plusieurs visites ont été demandées par les salariés :
demande d’aménagement de poste, demande de conseils
- Toutes les observations nous orientaient vers des
situations de souffrances au travail.
La décision a été prise de passer de l’individuel au
collectif : l’IDEST recevrait donc les salariés de cette
entreprise afin de faire un diagnostic global.
Un point de vigilance : pour interroger les RPS chez tous
les salariés, nous nous sommes basés sur les constats faits
en amont : surcharge de travail, changement organisationnel.
Organiser la coopération
Nous avons intégré l’assistante médicale à notre démarche :
en pratique, l’assistante organise le planning du médecin et
de l’infirmière en répondant essentiellement à la demande
des entreprises.
Le logiciel métier permet d’explorer une liste des
convocables par entreprise : les salariés ont été programmés
en VIP périodique avec l’infirmière qui a une connaissance
de l’entreprise du fait de sa participation au CHSCT et de
la réalisation d’études de poste.
Le médecin a continué de recevoir les salariés en visites
occasionnelles et de reprise.
Comment ont été définis les éléments à rechercher lors de la
visite ? Il n’y avait pas de trame spécifique, l’infirmière
a gardé sa trame habituelle tandis que le MDT n’en avait
pas.
Le matériel clinique était tracé dans le logiciel métier
sous forme d’observation clinique.
Les éléments qui s’imposaient à nous sont : une charge de
travail importante, plusieurs couches hiérarchiques, un
organigramme changeant et flou, des tâches annexes
invisibles, des changements fréquents et imprévisibles, des
outils informatiques dysfonctionnant, un responsable
hiérarchique distant et étranger, des échanges en langue
étrangère, un non-respect de la pause déjeuner, des journées
à rallonges, du travail en dehors des horaires travaillés,
une connexion permanente.
La discussion des situations individuelles continuait lors
des staffs hebdomadaires, ces staffs étant un moment
d’échanges entre le MDT et l’IDEST.
Lors d’une visite médicale après une réorientation par
l’IDEST, le médecin commençait par la lecture du matériel
clinique noté dans le dossier médical avec le salarié, ceci
afin de recueillir son ressenti, d’assurer une continuité de
la prise en charge, de réévaluer la situation et de
réfléchir sur la suite à donner avec une décision partagée
médecin-salariée.
Analyser la coopération
Le recueil de données s’est fait lors des visites pour le
matériel clinique, pendant les études du poste et lors des
participations au CHSCT.
La traçabilité s’est faite sur 2 supports :
Les études de postes étaient tracées dans le logiciel sous
forme d’observation clinique. Le médecin tenait un cahier de
staff sous forme manuscrite.
Pourquoi avoir ces différents supports ? Du fait des enjeux
contentieux car de plus en plus de salariés demandent leur
dossier d’où notre vigilance voire nos craintes par rapport
aux écrits.
L’analyse du matériel recueilli a été faite en janvier 2018
par l’infirmière suivie d’une relecture par le médecin.
Cette analyse concerne 57 dossiers pour les visites
suivantes :
-
21 VIP périodiques,
-
13 visites de reprises,
-
2
visites de pré-reprise,
-
4
visites à la demande de l’employeur,
-
4
visites à la demande du salarié
-
14 visites à la demande du médecin du travail (incluant
les réorientations après une VIP périodique discutées au
staff hebdomadaire).
En parallèle : des actions ont été réalisées en dehors des
visites médicales :
-
5 études du poste par l’infirmière en vue d’un
aménagement
-
Plusieurs échanges par mail et par téléphone avec le
manager et la Responsable des Ressources Humaines (RRH)
: mise en place de temps partiel thérapeutique,
sollicitation par l’employeur pour des difficultés
relationnelles.
Le médecin du travail a fait une alerte orale à tous les RRH
au sujet de la charge de travail, du ressenti d’insécurité
par rapport à l’avenir.
-
Participation à 2 réunions de CHS-CT : le membre de
l’équipe qui devait participer à la réunion était
désigné lors du staff en fonction des disponibilités de
chacune. L’IDEST a participé aux 2 réunions (le contenu
de la réunion était restitué lors du staff
hebdomadaire.) Nous avions demandé d’inclure dans
l’ordre du jour la restitution de l’étude faite par
l’IDEST ce qui n’a pas été fait.
-
Actualisation de la fiche d’entreprise par l’infirmière
en juillet 2017 : elle a eu beaucoup de difficultés pour
obtenir un organigramme.
-
Des difficultés liées à l’organisation du travail dans
le service de santé au travail interentreprises n’ont
pas facilité le travail de l’équipe avec des
interventions de la responsable hiérarchique des IDEST
qui n’autorisait pas l’intervention de Marie-Christine :
-
Soit car cette intervention se trouvait en dehors de son
temps travaillé habituel dans mon équipe
-
soit à cause de la discordance de cette étude avec le
projet de service.
-
C‘est un avis qui peut se respecter mais qui irrite le
médecin du travail et empêche la coopération.
Facteurs de RPS retrouvés lors de l’analyse des 57
dossiers :
Ces
facteurs de risques sont classés selon les 6 axes du rapport
Gollac.
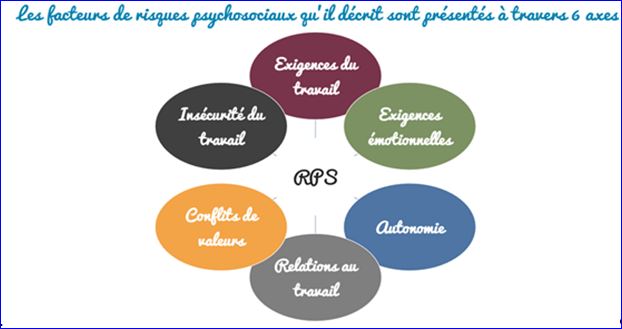
1-Exigence du travail
La charge de travail :
très
lourde du fait d’un forfait cadre, avec une pause sandwich
devant l’écran, du travail le soir, les week-end et pendant
les congés pour se protéger, pour avancer et pour absorber
le retard, les consignes étant de ne pas faire d’heures
supplémentaires. Les salariés rapportent un état de stress
important avant les vacances faute de back up. Voici
quelques verbatim : « Je travaille de 8h30-20h en mangeant
devant mon poste, je rédige le compte rendu chez moi le soir
». « Je n’arrive plus à apprécier ce que je fais, je suis
stressé d’être en retard »
L’intégration de nouvelles entités par l’entreprise impacte
fortement les conditions de travail : « l’entreprise absorbe
de nombreuses sociétés sans ressources supplémentaires » «
on nous a annoncé qu’il faudrait se serrer la ceinture en
2017 alors qu’on avait fait une très bonne année 2016 »
L’organisation :
la réorganisation est permanente avec du travail dans
l’urgence, et un changement permanent de repères du fait de
la fusion avec les sociétés intégrées et de
l’externalisation d’activités entrainant un appauvrissement
des missions.
«En 4 ans le poste a évolué avec beaucoup de tâches
administratives». «On n’a pas d’information sur la futur
organisation suite à la fusion». « Les directives des USA
arrivent du jour au lendemain». «Il faut toujours faire vite
et dans l’urgence». «Pas d’équité dans le management». «Nous
avons changé de responsables 4 fois cette année».
On note également l’ignorance du travail des autres
collègues « je suis seul sur mes tâches », un manque de
stabilité dans certaines équipes avec un épuisement des
titulaires restants.
Les outils de travail :
Les outils informatiques dysfonctionnent obligeant à faire
une double saisie
2-Exigence émotionnelle
Dans les relations avec les clients, la réponse est exigée
en urgence avec la peur de faire des erreurs : «le paiement
à l’international demande beaucoup de rigueur dans un
environnement exigu et bruyant».
3-Autonomie
Il y a une absence de formation liée à la restriction du
budget formation. La formation à l’anglais est inaccessible.
Cette formation se fait donc par compagnonnage, aggravant la
surcharge de travail. La formation des intérimaires, qui ne
restent pas, se fait par les salariés titulaires. Il n’y a
pas de possibilités d’anticiper, les absences ne sont pas
remplacées : «j’appréhende mon départ en vacances». «La
réorganisation des espaces de travail ne se fait pas
toujours en concertation avec les équipes».
Les salariés doivent assumer seul le retard ou l’échec à
cause du manque de moyens avec la nécessité d’être connecté
en permanence. Il n’y a pas assez de vigilance de la
direction sur la charge de travail et donc pas assez de
reconnaissance sur des dossiers lourds malgré les résultats
positifs. «Trop d’autonomie du fait de l’absence du manager
et de son éloignement géographique»
4-Conflit de valeur
La qualité empêchée :
«perte d’appel au bout de 3 sonneries, les clients se
plaignent qu’on n’est pas joignable et qu’ils doivent
rappeler plusieurs fois pour pouvoir nous joindre». «
L’équipe n’est jamais au complet »
Le travail inutile et/ou invisible :
«procédures américaines lourdes sans valeur ajoutée».
«Double reporting sans plus-value mais chronophage».
«Pendant mes taches annexes, je dois vérifier si toutes mes
collègues sont en ligne pour reprendre le relai si
nécessaire». «J’étais souvent appelé par les commerciaux».
«Je dois vérifier les commandes dématérialisées entre 2
appels».
5-Insécurité de la situation de travail :
Elle est liée aux rachats, aux fusions, aux délocalisations
: «flou artistique». «Ils annoncent une réduction du
personnel de 30 % au niveau national». «Avec le rachat, la
charge de travail augmente mais j’ai perdu une
collaboratrice qui n’est pas remplacée».
6-Rapports sociaux
Il y a plutôt de l’entraide et de la solidarité dans le
collectif de travail « mon responsable est malade, on s’est
réparti son travail mais on ne pourra pas tenir s’il se
prolonge». La hiérarchie est consciente de la dégradation
des conditions de travail : «je m’inquiète pour mes
collaborateurs en difficultés». «Il nous communique son
stress». «La n+1 est débordée, elle a beaucoup de choses à
gérer, elle est consciente de la surcharge mais n’a pas de
solution. »
Les relations de travail sont compliquées du fait de
l’éloignement géographique, d’une organisation de travail de
type matricielle avec plusieurs responsables hiérarchiques
(technique, par projet, ressources humaines …) et d’une
culture du travail différente selon les pays : Irlande, USA,
Suisse…
Conséquences
Faits marquants dans la coopération
-
Découverte :
-
De la pratique de staff existant quoiqu’inconstant
et irrégulier par manque de temps médical, par
manque d’engagement dans la
collaboration/coopération de l’équipe médicale du
fait d’un temps infirmier partagé avec 3 autres
médecins augmentant la charge de travail et
nécessitant beaucoup de gymnastique. (Nous avons
fait le choix d’un commun accord entre le médecin et
l’infirmière de fixer un point hebdomadaire).
-
D’un protocole général pour les ESTI existant dans
le service inter rédigé par un groupe de travail et
validé en CMT : la question du protocole
individualisé ne s’est pas posée
-
Des échanges informels permettent de croiser les
données suites aux visites médicales ou aux ESTI et
aux AMT
-
Confrontation
Le staff est un exercice de confrontation des pratiques, de
l’auto questionnement.
Le médecin rapporte son étonnement : «pourquoi elle fait
comme ça », «c’est bizarre, ça n’a rien à voir avec le
protocole du service mais c’est intéressant comme démarche
».
La prise de décision se fait après la présentation orale de
l’infirmière : le médecin doit décider de revoir le salarié,
d’organiser une étude du poste ou de ne pas donner suite.
Ces différentes situations peuvent mobiliser des
questionnements des 2 professionnels de santé (médecin et
infirmière) d’autant plus que nous devons prendre en compte
nos contraintes de temps respectives.
Il est très important d’évoquer le ressenti de chaque
professionnel par rapport à la situation : le staff dans la
semaine permettait de recueillir les ressentis de chaque
professionnel, souvent non tracé par écrit.
Le temps infirmier est partagé avec différents médecins avec
une variabilité des pratiques de staff.
L’écrit est très important : la présentation se fait à
partir de l’observation médicale et des notes personnelles.
La suite à donner à la situation est tracée et communiquée à
la secrétaire. Le médecin tient son propre cahier de staff
sous forme de notes manuscrites.
L’équipe est confrontée à une situation compliquée au sein
du SST avec le départ de plusieurs médecins, l’absentéisme
important au secrétariat, les interventions incessantes de
la responsable des IDEST qui se substitue au médecin.
Les conséquences sont que le temps infirmier (mi-temps)
n’est dédié qu’à un seul médecin avec une évolution à 2
vitesses du binôme MDT/IDEST. Le temps médical est consommé
par les visites occasionnelles sur tous les secteurs (y
compris ceux des médecins partis) et par conséquent il reste
peu de temps pour affiner les projets de coopération avec
l’IDEST. Nous pouvons imaginer une frustration de celle-ci.
Une relation de confiance se construit au fur et à mesure
des temps d’échanges, des prises en charges des dossiers
d’où l’importance des retours sur les situations : par
exemple quand un salarié est orienté par l’IDEST, dès que le
médecin réévalue la situation, il en informe l’infirmière.
La coopération c’est la construction de projet avec une
évaluation de situation globale, un travail sur une
sensibilisation…
Les éléments tracés sont-ils suffisants ?
Nécessité de faire un protocole par équipe médicale ?
Que fait-on de ce constat ?
L’impact de l’environnement c’est-à-dire du contexte d’un
SST sur la coopération MDT-IDEST ?
En tout cas pour finir sur une note positive : je retiens
que les salariés me disaient « Depuis que j’ai vu
l’infirmière, je priorise » ; « j’ai vu la psychologue qui
m’a bien conseillé » « ça me rassure d’avoir un suivi en
médecine du travail et ils font attention à moi »
Questions
IDEST : en complément, J'avais suivi une formation à Lille
avec Fabienne BARDOT. On avait beaucoup parlé de la trame de
l'entretien avec 5 questions générales et ouvertes. Quand je
suis arrivée dans le service, on m'a dit tu vas travailler
avec 4 médecins. Je leur ai proposé ma trame et c'est comme
ça que les choses se sont mises en place.
MDT : il y a un mot qui n'a pas été prononcé c'est
complémentarité alors que nous avons le même matériel
clinique en tant que médecin et IDEST. Il traine dans toutes
les communications la complémentarité entre les 2
professions. L'approche par la clinique médicale du travail
est la même pour le médecin ou l'infirmière, il n'y a donc
pas de complémentarité.
MDT : il y a 2 façons de rentrer dans une consultation de
santé au travail : comment va le travail ? Ou comment va la
santé ? Il faut inventer la façon de mettre en discussion
dans l'espace publique de la veille médicale en dehors du
CHSCT
IDEST : la culture médicale et la culture infirmière sont
différentes et cela émerge dans les entretiens. L'infirmière
est dans le care.
MDT : Il faut faire un effort pour trouver des langages
communs. Il faut trouver un moyen pour la traçabilité afin
que les salariés se l'approprient.
MDT : au sujet des notes personnelles dans le cahier de
staff, pourquoi ne pas les saisir dans le dossier ? Je pense
que ça peut être intéressant pour vous 2.
MDT : je ne me suis jamais posée la question. Pour le
premier staff avec le médecin que je remplaçais, il ne
prenait pas d'écrit en staff. Pour moi, c'était pour me
souvenir de ce qui était dit. Mais je pense que ces écrits
font partie du dossier.
MDT : je voudrais discuter avec Marie-Christine. Tu
maitrises parfaitement la clinique médicale du travail et
puis à un autre moment, tu reviens sur le corpus du métier
des infirmiers avec les besoins fondamentaux de Virginia
Henderson. Ce n'est pas ce dont on parle aujourd'hui. Dans
l'entretien infirmier comme dans l'entretien médical la
grille de lecture du travail est la même. On ne peut
progresser ensemble que si l'on a le même vocabulaire.
DEST : quand j'ai commencé j'étais un peu juste sur le
versant travail. J'ai suivi des formations pour mieux
progresser sur le travail à l'aide de médecins, de lecture,
de réunions, de cours à la faculté avec Philippe Davezies.
Pour la santé, je m'appuie sur ma formation qui me semble
pertinente pour passer de l'individuel au collectif.
MDT : il y a toujours le même fil : c'est de comprendre ce
qui fait difficulté dans le travail des personnes. Il faut
voir le travailler des salariés. Il faut comprendre avec, en
faisant rideau sur toutes les certitudes. Il y a réellement
une praxis qui est différente et qui est le socle de la
clinique médicale du travail.
MDT : Je trouve important d'entendre les difficultés et
c'est humain de se rattacher à ce que l'on connait. Au sein
d'E-pairs ce n'est pas une secte qui sort de rien. C'est
tellement différent de ce qui est enseigné aujourd'hui et il
faut un réel effort pour y aller. Il m'arrive d'être gêné
dans un colloque où la salle est partagée en 2 avec d'un
côté les initiés et les autres. La porte d'entrée c'est "
comment va le travail ?" ou " comment ça se passe au travail
? " Et la personne ne va pas nous dire tout de suite comment
ça se passe pour lui du côté de son " travailler " mais il
va décrire le prescrit.
MDT : l'entretien engage le corps comme pour le salarié.
Dans une consultation lors d'une visite à la demande, j'ai
de l'appréhension car je sais que la personne vient car elle
a un problème. Les visites de pré reprise et de reprise sont
source d'appréhension car c'est un travail d'accouchement :
le salarié ne vient pas au fait tout de suite et on se
laisse embarquer par le salarié avant de savoir ce qui se
passe réellement. Il faut faire un travail de questionnement
en faisant très attention à ne pas briser les défenses. Mais
quelquefois, le salarié revient et un cheminement s'est
fait.
IDEST : on parle de la souffrance des salariés mais il y a
aussi de la souffrance de la part de l'IDEST et du médecin.
Comment faire ?
MDT : il faut faire un GAPEP ou un GAPEM où on peut discuter
de ses pratiques professionnelles. Cela permet d'avoir
d'autres points de vue différents et c'est mieux.
Fil rouge : au sujet de la souffrance éventuelle des
personnels de santé au travail, j'ai entendu beaucoup de
contraintes qui posent la question de leur travail et de la
façon d'avoir une subordination avec des interventions dans
le travail de l'équipe. Le ressenti des sujets au travail
n'est pas entendable par l'entreprise.
MDT : sur une autre expérience, plutôt que le ressenti, j'ai
pris en compte le nombre de visites de pré reprise et de
visites à la demande pour alerter l'entreprise.
MDT : j'ai été surpris des contraintes avec une infirmière
chef qui interfère dans le travail de l'équipe. Il va y
avoir de plus en plus de contraintes à l'avenir. Et la
question c'est comment faire pour faire de la santé au
travail.
IDEST : quelles sont les 5 questions de votre trame
d'entretien ?
IDEST :
1. Quoi de nouveau depuis la dernière fois ?
2. Que faites-vous dans votre travail ? Il faut être
exigeant et arriver à voir le salarié travailler
3. Comment faites-vous pour travailler ?
4. Avez-vous des douleurs ?
5. Qu'est-ce qui vous plait dans votre travail ? et
qu'est-ce qui vous déplait ? J'ai rajouté une sixième
question : qu'est-ce qui vous a aidé dans l'entretien ?
Ce qui aidait le salarié à repenser le travail par
lui-même.
MDT : avec Fabienne, la question fondamentale c'était qu'est
ce qui pose problème dans votre travail
MDT : ce qui est important c'est de " voir " le salarié
travailler ce qu'on a vu dans les interventions de ce jour.
MDT : à l'issue du staff on avait plus de questions que de
réponses. Quand on revoyait quelqu'un, on repartait des
questions posées.
MDT : quels sont les moyens d'intervenir collectivement ?
Dans mon service, on faisait des esquisses de projet à
mettre dans le rapport annuel que l'on distribuait à
certains salariés choisis. Cela permettait de lancer le
débat.
MDT : sans faire d'alerte, j'avais énuméré tout ce qui
posait problème au travail.
MDT : dans une entreprise comme la vôtre, je faisais des
retours sur les difficultés à l'équipe et au manager. Je
trouve que c'était plus efficace qu'au niveau du CHSCT.
MDT : Je recherche ce qui va bien, je recherche les
ressources et ensuite ce qui ne va pas bien
MDT : aujourd'hui, la tendance c'est le positivisme. On met
en place des massages et de la relaxation et on ne met pas
la difficulté du travail en débat pour chercher à
l'améliorer.
MDT : On parle de veille sanitaire, de mise en visibilité,
que peut-on faire et comment peut-on faire ?
MDT : on traçait les risques car c'est une obligation
réglementaire mais c'est très lourd à rechercher et à
tracer. Nous, on a fait le choix de les tracer par du
matériel clinique. Il existe des logiciels qui permettent de
tracer le matériel clinique notamment en Finlande.
|
III Conclusion
Dominique HUEZ, membre du groupe projet de
l’association E-Pairs
Il faut inventer des règles professionnelles. Dounia a dit
relever les verbatims. Ils servent à appréhender les
situations et à faire des monographies mais ne doivent pas
être dévoilés.
On est dans un cadre de droit, il faut des autorisations
écrites du médecin. Les IDEST ne peuvent pas faire de VIP si
le médecin du travail n’a pas donné l’autorisation d’écrire
dans le dossier médical en santé au travail. Le dossier
médical est de la responsabilité exclusive du médecin du
travail.
Mireille CHEVALIER, Présidente de l’association
E-Pairs
Je remercie l’ensemble des intervenants qui ont accepté de
dévoiler leurs pratiques professionnelles pour servir de
support au débat.
Je remercie également l’ensemble des participants, pour son
implication dans les discussions.
ASSOCIATION E PAIRS :
Je tiens ici à rappeler les fondements de notre Association
:
Association fédérative de groupes de pairs médecins du
travail et infirmiers du travail.
Son action est fondée, à partir des données des recherches
en santé et travail, sur la recherche et la mise en évidence
des liens objectifs et subjectifs avec le travail. Cette
mise en lumière se fait notamment par le développement de la
clinique médicale du travail (c'est-à-dire par
l'investigation du lien santé-travail, dans ses dimensions
individuelles et collectives, prenant le travail des
personnes comme grille de lecture).
Ce colloque avait donc bien pour objectif de réfléchir à la
nécessaire coopération médecin-infirmier du travail dans la
recherche de l’équipe médicale du travail qui a pour but de
redonner du sens et des pistes de compréhension pour le
salarié en souffrance.
Cela exige que tout le monde soit convaincu des valeurs
affichées par E Pairs, à savoir que :
-
La mission fondamentale de toute pratique en médecine du
travail est de préserver la santé au travail. Les
pratiques de sélection n'en relèvent pas.
-
Les pratiques professionnelles en médecine du travail
exigent à la fois le respect du secret médical et
l'information sur la santé au travail aux membres de la
communauté de travail.
COLLOQUE :
C’est bien dans cet état d’esprit que nous avons souhaité la
réflexion sur la coopération nécessaire entre médecin du
travail et Infirmière santé travail et les règles
professionnelles à dégager ou à inventer par l’équipe
médicale, pour travailler au mieux vis-à-vis de la santé des
salariés ?
Nous avons sollicité le débat sur de nombreuses
interrogations, parmi lesquelles :
-
Comment accéder au « travailler » du salarié au travers
des deux métiers ?
-
Comment restituer plusieurs entretiens d’un même
salarié, menés successivement par les deux métiers de la
clinique ?
-
Comment traduire le rôle d’animateur et de coordonnateur
du médecin du travail pour construire en coopération un
protocole ?
-
Qu’est- ce qu’un staff en pratique de soin préventif ?
-
Comment délibérer dans un staff ?
-
Comment travailler ensemble et en confiance sur le lien
santé travail ?
Cette confiance entre médecin et infirmier, professionnels
de santé au travail passe toujours par le salarié et la
confiance que ce dernier mettra dans les différents
interlocuteurs, membres d’une même équipe.
A la fin de cette journée, quelques pistes ont été proposées
:
-
Nécessité de faire évoluer les protocoles en fonction
des cas nouveaux et d’en débattre : protocoles « vivants
et partagés »
-
Notion de cahier de liaison
-
Proposition de cahier de staff
Nous pouvons constater que, en plus des questions présentées
par les intervenants, certaines ont même surgi des débats,
comme :
-
Différence de fonctionnement de l’équipe en automne et
en service interentreprises
-
L’organisation et l’utilité des écrits au sein de
l’équipe
-
La formation des IDEST et des MDT, notamment en clinique
médicale du travail
-
Comment coopérer malgré les contraintes
organisationnelles des services
Le débat est resté ouvert sur certaines problématiques, ce
qui montre que la réflexion est loin d’être terminée et
ouvre à d’autres journées de travail, comme par exemple …
-
Comment créer un réseau de professionnels qui
travaillent en confiance
-
Le staff : son contenu, son organisation (à 2, à 3 voire
plus), le choix des thèmes et des dossiers
-
Quand et comment gérer les urgences ?
-
Coopération médecin service inter-infirmier d’entreprise
-
DMST : responsabilité, qui écrit ? Quoi y écrire ?dans
quel objectif ?
-
Retour au collectif par l’équipe médicale (écrit,
restitution, mise dans l’espace public
-
Clinique médicale du travail partagée qui explore le «
Travailler » de la même façon (Médecin-Infirmier) et
investigue le lien Santé-Travail en intercompréhension
Enfin, j’aimerais conclure sur une notion qui me tient à
cœur, au risque de me répéter, qui permet aux équipes
médicales de progresser ensemble et qui sous tend toute
l’action de E Pairs :
Il s’agit bien de développer une médecine humaniste dans
l’intérêt de la santé du patient, qui doit éclairer dument
ce dernier, puis tenter de lui permettre de retrouver un
pouvoir d’agir sur sa santé. Et c’est la réponse propre du
patient, sa vérité à un moment donné, qui le mettra à
nouveau sur le chemin de la santé. |
|
|
|
|
|
|
Tous les Actes des Colloques
 Suivez
ce lien
Suivez
ce lien
|
|