|
2 - I° Partie -
Comment travaillent ergonomes et psychologues avec l'équipe
pluridisciplinaire, à partir d'un point de vue
d'extériorité, par exemple lorsqu'un CHSCT ou une direction
de service ont sollicité leur concours?
Ø
Communication
« La petite Jacqueline...» : une intervention collective et
pluridisciplinaire en clinique du travail. Intervention de 2
partenaires de l'équipe pluridisciplinaire, extérieures au
service de Santé au travail
: Isabelle JAY (ergonome) Anne
JAKOWLEFF (psychologue)
(NB les
auteures ont présenté leur intervention à partir d’un PP.
Le texte a été rédigé à partir des notes prises en séance ;
pour les compléments, il est possible de se rapporter au
Power Point confié par ces auteures)
Téléchargez la présentation 24 Slides

Lorsque
qu’en matière de santé au travail, ergonome et psychologue
associent leurs compétences pour répondre à une demande
d’intervention, ce sont deux regards, deux points de vue
sur une même situation de travail, qui se trouvent
proposés. Qu’est-ce que chaque professionnelle entend
confier à l’autre, tout au long de cette intervention ? Et
pour quel bénéfice escompté vis-à-vis de la santé des
agents, cette intervention est-elle engagée ?
Les
deux auteures présentent une intervention conjointe en
clinique du travail, ce qui fait partie de leurs pratiques
professionnelles. D’un point de vue général, qu’est-ce que
signifie, pour elles, voir et entendre le travail à partir
de leur métier, d’abord pour « entrer » dans une demande
qui leur est soumise, puis comprendre une situation de
travail ?
Les
deux intervenantes manifestent chacune une approche
différente issue de leur pratique professionnelle
respective, qu’il n’est pas question de « lisser ». Leur
confrontation produit tout au long de l’intervention une
controverse fructueuse qui nourrit leur propre travail. Il
débute avec l’examen de la demande qui leur est proposée. Il
s’agit en premier de retravailler chacune sur la
demande initiale qui leur est faite, pour la « déplacer ».
Le travail sur la demande est un apport méthodologique issu
de l’ergonomie de langue française ; et l’analyse de la
demande n’est pas pur enregistrement d’une commande, mais
fait l’objet d’une réappropriation tant de la part de
l’ergonome que celle de la psychologue, à partir de chacun
de leurs métiers. Afin d’expliciter comment elles
travaillent, elles font quelques rappels théoriques sur
leurs pratiques.
Et
d’abord, en quoi consiste le travail sur la demande pour
leurs deux disciplines?
Pour
l’ergonome il s’agit « d’objectiver » la demande :
L’ergonomie de langue
française cherche à traduire l’objectivation de la
demande au moyen de l’investigation fine des situations de
travail : Dans l’observation des situations de travail, il
s’agit de rendre compte de l’activité déployée par chacun
(« le travailler ») ; de proposer un diagnostic sur la
situation de travail, et d’obtenir sa validation par les
opérateurs, dans un objectif de transformation du travail.
Pour
la psychologue, il s’agit de construire un sujet :
La psychologie du
travail effectue un processus de subjectivation de la
situation, de construction d’un sujet, débutant dès le
travail de la demande, se poursuivant au stade de
l’observation individuelle et collective, et mobilisant des
techniques d’entretien clinique (psychodynamique, clinique,
explicitation, en situation…) Puis survient le stade de
l’animation collective (confrontation de points de vue et
construction de compromis collectifs)
Deux
référentiels disciplinaires :
L’ergonomie de langue
française et la psychologie du travail
L’ergonomie de langue
française a
pour objet le travail, travail prescrit et travail réel,
approché par l’analyse de l’activité. Elle est au carrefour
d’autres disciplines des sciences humaines (physiologie,
sociologie, psychologie du travail, sciences cognitives..),
et domaine de l’hygiène et la sécurité. Sa mission est
d’adapter le travail à l’homme.
La psychologie du
travail fut
longtemps un courant expérimental visant à l’inverse, à
sélectionner la main d’œuvre, voire à l’adapter au travail.
Puis dans les années 50 le courant «humaniste » dit des
relations humaines, va réinvestir le « facteur humain » en
s’intéressant notamment à la motivation, les conditions de
la performance, etc. ; ce n’est que dans les années 80
qu’émerge la psychologie clinique du travail : il s’agit
pour elle de permettre aux travailleurs de reconquérir un
pouvoir d’agir au bénéfice de leur santé psychique (en
puisant notamment dans les références de la psychothérapie
institutionnelle), en particulier par le travail.
LE
TRAVAIL : Un objet commun…éclairé par des concepts
différents
-côté approche ergonomique : rendre compte de
l’activité déployée
Il y a à « reformuler » la demande, puis
restituer l’activité de travail : par une observation en
situation, rendre compte de l’écart entre travail prescrit
et travail réel. Puis « comprendre le travail pour le
transformer »
amène à proposer un diagnostic et des pistes d’actions
(techniques et organisationnelles), à partir des
déterminants, contraintes, exigences, astreintes :
dimensions physiques, cognitives, psychologiques et
collectives, dans des perspectives de santé et efficacité.
-côté
approche psychologique :
La subjectivité au travail.
L’approche par la
subjectivité permet de mieux comprendre les processus de
sublimation, de plaisir, de désir… mais aussi, lorsque le
contexte de travail est moins favorable, l’empêchement, la
peur, le renoncement…jusqu’à la souffrance. Elle conditionne
directement la construction de l’identité, de l’altérité
mais aussi de l’action sur soi et sur son monde. Son domaine
concerne la mobilisation affective, émotionnelle,
cognitive, comportementale ; la place qu’y occupe la
mémoire ; les entraves et ressources au développement de
soi, et les psychopathologies en lien avec le travail.
Deux
regards… mais des points de rencontre autour de la clinique
du travail
Pour Isabelle Jay (diplômée en ergonomie
en 1994) et Anne Jakowleff (psychologue diplômée en 1995)
le développement de leur pratique professionnelle s’est
construit dans la durée autour de la santé au travail, avec
des interventions collectives en prévention des risques
professionnels, une formation en psychodynamique du travail
et en ergonomie, une participation aux séances de l’ARAPT,
et aux consultations Souffrance et Travail en Rhône-Alpes.
Le contexte de
l’intervention
La demande d’intervention
présentée se situe dans une grande administration relevant
de la Fonction Publique d’Etat. Le point de départ de la
demande, en 2018, est le décès brutal à son domicile, d’un
agent travaillant dans un des services.
Le CHSCT « inter-directionnel » (qui
n’a pas une connaissance approfondie des conditions de
travail de ce service en particulier), convoqué à la suite
de ce décès, décide de la mise en place d’une cellule
d’écoute auprès des salariés de cette direction et d’une
formation des encadrants et des représentants du personnel
au processus suicidaire. Or aucun élément ne permet
d’établir l’origine de ce décès, en dehors d’une survenue
brutale. Il y a là les termes témoignant d’une certaine
ambiguïté, que l’analyse de la demande de la part des deux
intervenantes doit lever. Un groupe de travail issu du CHSCT
est missionné pour faire appel à un intervenant extérieur.
Ce groupe de travail est constitué de partenaires sociaux
(représentants du personnel des directions concernées, mais
pas forcément issus des services concernés et représentants
de l’Administration), du Médecin de prévention,
de l’Inspecteur Santé Sécurité au Travail, de l’Assistante
Sociale du Personnel et de l’assistant de Prévention. Il
rédige dans un document très court, une sorte de cahier des
charges à l’intention d’un prestataire externe, afin de
conduire un diagnostic notamment sur un service dans lequel
a exercé l’agent, dans une perspective de prévention.
Etape
1 : analyse de la demande
Pour les deux
intervenantes, la première étape du travail conjoint est
donc d’analyser, chacune à partir de son approche, la
demande initiale qui leur est faite. D’emblée lors du
travail de cette demande, il apparaît aux deux intervenantes
extérieures des imprécisions, voire d’éventuelles
contradictions dans sa formulation. Une clarification, mais
également un déplacement est à produire entre la demande et
son traitement. Il s’agit d’abord de préciser ce qu’elles ne
feront pas : déterminer s’il s’agit ou non d’un suicide … ou
encore, proposer une formation, censée protéger une
organisation vis-à-vis du risque suicidaire au travail, à
laquelle il leur est difficile d’adhérer. Elles s’entendent
également, à la lueur de leurs référentiels, sur des
objectifs et une stratégie d’intervention leur permettant de
coordonner, voire de confronter, leurs approches. Il
s’agira, par la mise en place de différentes techniques,
d’explorer les énigmes du travail réel pour mieux comprendre
avec les agents et au plus près de leur activité, ce qui est
susceptible d’altérer-ou à l’inverse de soutenir ou de
développer-leur santé au travail.
Etape
2 : En vue de construire un nouveau cahier des charges,
une méthode est mise en place
En premier lieu, et de façon à garantir
le libre choix du groupe de travail comme celui des
intervenantes, une rencontre préalable est organisée, visant
à reconstruire un nouveau cahier des charges, témoignant
d’une mise en travail de la demande. Un exposé de la
compréhension du contexte de l’intervention est réalisé :
il marque l’écart avec le cahier des charges prescrit. Les
« partis- pris » de l’intervention sont exposés, ce qui fait
partie de leurs exigences. Par la suite, une méthodologie
sera envisagée, consistant en des rencontres avec les
directions et les acteurs de santé au travail, un examen des
données de fonctionnement, des entretiens individuels et des
séances de travail collectives avec les agents. Ces
différentes phases sont ponctuées de rencontres
intermédiaires avec le groupe de travail, de façon à
l’associer étroitement à la progression de la démarche.
L’intervention, ses objectifs, ses modalités et un
calendrier avec les différentes étapes sont présentés et
retenus.
Pourquoi une intervention à
deux, questionne le groupe de travail ? L’intervention
est enrichie d’un double regard, conforté par la propre
expérience antérieure du binôme, dans un service similaire
sur un autre territoire. « Le travail en binôme est
économe et protecteur au regard de notre propre santé »
ont-elles indiqué, en particulier compte tenu d’une demande
ambigüe, de la taille importante du service, enfin de la
complexité et la « lourdeur » émotionnelle du contexte.
Etape
3 : La requalification (le « déplacement ») de la demande
par les intervenants
En premier, il s’agit de
préciser les objectifs :
- « essayer de comprendre
aujourd’hui ce qui fait mal »,
- chercher à « stimuler une
démarche de prévention dans le contexte actuel de travail »
(et pour cela, déconnecter l’analyse du travail de la
situation de suicide) dans le but de construire une
dynamique collective autour du travail.
- préciser la démarche,
anticiper et éviter ses dérives possibles en se démarquant
du terrain de l’«Autopsie psychologique» (analyse des
caractéristiques mentales et psychosociales pour mettre à
jour les raisons du suicide), de la mission d’appui à
enquête AT. (avec l’objectif de l’examen d’imputabilité du
décès au travail) ou de l’ expertise à destination du CHS-CT
(avec l’écueil de participer à la construction d’un rapport
de force entre direction et agents, conflictuel dans son
objet).
L’intervention vise avant
tout « à produire une analyse partageable » destinée à
soutenir l’élaboration collective et individuelle des agents
vis-à-vis de leur santé, du côté du « comprendre ensemble ».
Plusieurs principes
partagés soutiennent cette intervention : engager un travail
avec les agents (et ne pas leur confisquer l’analyse) :
l’intervention est elle-même prévention, elle s’inscrit au
cœur de l’activité de travail (et se déroule pendant le
temps de travail). Les deux intervenantes se placent selon
leurs termes employés, en « accélérateurs de particules » du
fait de leur position en extériorité, avec une exigence
d’explicitation, à partir de l’objectivation des situations.
Un « entretien exploratoire » est proposé auprès des
« institutionnels » dont le médecin du travail, et le
directeur du service, tous deux considérés comme des acteurs
de santé. La participation des agents s’organise à partir
d’une « réunion d’information » à laquelle chacun peut se
rendre ou non, ce qui permet d’éviter un pilotage en
sous-main par la direction, en installant sur une base d’un
« volontariat éclairé » une participation des agents.
Ceux-ci s’engagent ensuite, dans un cadre de
confidentialité, à participer à l’ensemble des séances de
travail (qui d’emblée, ne prévoient pas la participation de
la hiérarchie). La volonté est de mettre le travail – et ses
effets sur la santé - au centre des préoccupations : le
questionnement passera par une exploration fine du travail
(technique de l’explicitation/observations de l’activité).
L’analyse de l’activité doit permettre de confronter le
travail prescrit (description du travail à réaliser), avec
le travail réel (ce qui est effectivement fait, comment
l’agent s’en débrouille), et le réel du travail (la façon
dont cette situation est investie – ou désinvestie - par
l’agent). Les espaces collectifs sont privilégiés : le
collectif permet de confronter les regards, éventuellement
de réaménager ses repères, de partager et de construire des
voies communes ou collectives de compromis pour une issue
vers la transformation de la situation ; des entretiens
individuels – à la demande – seront néanmoins proposés :
L’individuel permet d’élaborer sa pensée, et le cas échéant,
de préparer l’expression collective.
Le résultat recherché est
le suivant : Nourrir réciproquement la réponse à la demande
grâce à l’objectivation des conditions de réalisation du
travail, sur le versant ergonomique de l’intervention ainsi
que la compréhension des enjeux psychiques du travail (ce
qui est engagé émotionnellement, ce qui est empêché, ce qui
est ressource pour la santé ; l’identification des défenses
individuelles et collectives qui font écran à la
compréhension des situations…). En conclusion, il s’agit de
construire une compréhension partagée du travail et de ce
qui s’y joue, pour pouvoir tenter de le transformer au
niveau de l’organisation du travail.
La proposition
d’intervention, tout comme les différents documents qui
seront produits tout au long de la démarche par les deux
intervenantes – rapports intermédiaires, rapport final –
relève d’une écriture à deux mains du rapport, compte tenu
d’expériences d’écriture antérieure, avec en prévision 5 ou
6 versions de travail avant une version définitive, à
valider par l’ensemble des participants.
La
formule souvent entendue de la part de J.DURAFFOURG, est
empruntée l’ouvrage collectif auquel il a lui-même
participé, et cité dans la bibliographie proposée à la fin
du texte
:
Association Rhône-Alpes de Psychodynamique du Travail
Le
service de santé au travail de cette administration n’est
pas doté à l’époque, de postes infirmiers
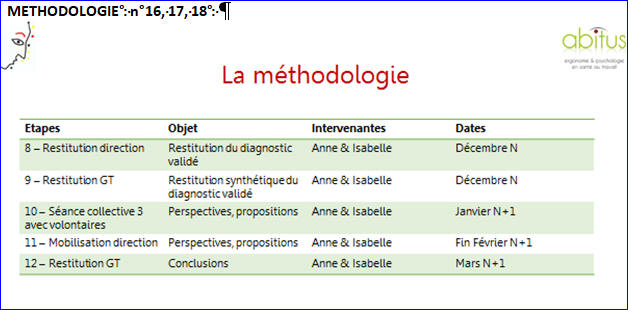
Voir en annexe, les n°16 et n°17 du PP transmis
CONCLUSIONS GENERALES
Les
résultats de l’intervention
Le travail de
compréhension partagée initié dans le cadre de cette
démarche témoigne, dans un contexte de
réorganisation profonde du service et d’une perte
généralisée de l’ensemble des repères qui
structuraient jusqu’alors le travail, d’une
organisation du travail qui s’est implicitement
orientée vers un objectif premier de gestion,
mettant profondément en échec les ressorts de la
santé au travail et contribuant à une
invisibilisation de ce qui fonde la valeur ajoutée
du travail.
L’intervention,
lors de sa phase de restitution, a mis en avant une
expression de peur et un climat de violence au
travail, une situation qui se rigidifie, avec des
responsables au bord de l’implosion, des clivages
avec les encadrants et entre les professionnels, des
écarts « abyssaux » de représentations sur le
travail, et des confusions mêmes dans le langage
utilisé (par exemple, la notion de contrôle est
interprétée différemment par les agents et par la
direction).
Cette compréhension
partagée, progressivement construite, a permis de
saisir là où la construction de la santé était
entravée et d’envisager de nouvelles voies des
possibles.
L’objectivation des
conditions de réalisation du travail
Il apparaît que pour répondre aux
objectifs de gestion, une organisation du travail a
été mise en place, sur des principes tayloriens
d’intensification du travail : traiter plus de
dossiers conduit à fragmenter les tâches, pour
augmenter leur cadencement. La solution retenue est
une gestion des dossiers en terme de flux, quitte à
ne pas tenir compte de la variabilité des dossiers
: d’où la définition d’un objectif individuel de « n
dossiers/personne/jour » soit « n minutes/dossier ».
Cette organisation induit une individualisation
des pratiques, là où pourtant le collectif
représente un appui indispensable pour répondre aux
exigences du travail (analyse et compréhension des
dossiers). Les agents sont attaqués dans leur
professionnalité. Le résultat d’un travail attaqué
dans sa dimension cognitive provoque des effets
désastreux en termes de dégradation des conditions
de travail et de sa qualité : Pression sur le temps,
mise en concurrence dans le traitement des dossiers
des personnes et des pôles. Conflits de priorités ;
entrave dans l’instruction des dossiers (50% des
dossiers mis de côté au motif qu’ils sont
incomplets, induisant des tâches complémentaires et
des reports de charge). Le résultat est que le
retard de traitement s’aggrave, avec une décision
de report de la dette sur 2020. La productivité est
ainsi faussée par des indicateurs qui masquent la
réalité du travail.
La mise en
visibilité de la subjectivité
Dans un tel
contexte, la construction de la santé au travail est
empêchée : les ressorts de la santé psychique au
travail- et l’engagement subjectif au travail-
s’appuient sur l’issue que permet l’organisation du
travail quant au déploiement de l’expertise, de
la technicité, ainsi que du développement
professionnel permanent, dont dépend la compétence
collective, l’expression de la responsabilité
professionnelle ,et la coopération. La construction
de la santé entravée par l’organisation du travail
amène à des pertes de repères, une surcharge de
travail, avec l’usage d’outils qui masquent et
freinent l’activité, ainsi qu’à un management
dissonant et clivant.
La souffrance
psychique se traduit par de multiples
manifestations : déni du travail humain,
maltraitance assumée, sentiment de faire du « sale
boulot »… induisant des phénomènes de désengagement,
d’anesthésie, de défiance… avec l’intervention de
mécanismes de défense pour lutter contre la
souffrance, qui font obstacle au « travailler » :
pour tenir, il faut : résister face aux injonctions
de l’encadrement, tricher par la grève du zèle (on
ne fera pas le boulot que le chef nous demande
d’exécuter, et on épuisera les chefs) , cacher son
travail (pour tenter de sauvegarder ce que moi,
agent, je juge utile de traiter), mais aussi se
résigner, s’isoler du collectif…
Un film pour
comprendre ensemble la situation de travail et aider
à sa transformation
Accompagnant la restitution de
cette analyse, et pour en favoriser sa circulation
et sa critique dans l’espace interne, un film est
projeté à l’ensemble des acteurs. Des extraits
compatibles avec le respect de l’anonymat (voix off,
gros plans sur les mains de l’agent et sur les cases
en cours de traitement) nous sont visionnés. Il
« montre » le travail en cours sur un dossier : Il
s’agit pour l’agent de réunir les données
nécessaires au traitement de chaque dossier,
et d’éviter des erreurs préjudiciables à
l’ayant-droit ou au service lui-même. L’agent filmé
est en train de traiter le dossier de « la petite
Jacqueline ». Il faut s’assurer que le dossier
traité est bien complet : seul un dossier complet
est susceptible d’amener le solde du dossier : or,
l’objectif prioritaire est de solder ce dossier pour
le service. Elle conduit à traiter en premier
lieu, ceux qui sont à la fois complets et sont
financièrement attractifs. Là s’opère sous nos
yeux toute la complexité de l’activité de
travail ; or, l’organisation du travail tend à
simplifier et standardiser cette activité, posant
tel un postulat, que les tâches demandées aux agents
sont simples, reproductibles et n’ont pas à
solliciter leur intelligence.
La
pluridisciplinarité… avec les autres acteurs de la
pluridisciplinarité
Le
binôme travaille en mode pluridisciplinaire
Le
binôme travaille dans un mode bi-disciplinaire,
posture commune, issue d’une pratique
professionnelle déjà solidement éprouvée
antérieurement. La coopération s’y déploie
largement, probablement en raison du fait que les
points de vue différents issus du métier d’ergonome
et de psychologue sont assumés du début à la fin de
l’intervention. Et le travail du binôme avec
l’équipe pluridisciplinaire, pour en revenir au
titre de cette présentation ? Qu’en est-il, in
fine, de la pratique en pluridisciplinarité avec
les autres acteurs en interne ? Certes l’équipe
pluridisciplinaire existant en interne est réduite :
Il n’y a ni psychologue, ni ergonome, ni infirmier
aux côtés du médecin du travail. Les intervenantes
travaillent aux côtés des Médecins du travail, des
Assistants sociaux, du chargé de prévention, et de
l’inspecteur de prévention. Tout au long de
l’intervention, il y a des temps d’écoute, de
restitution partielle, un travail d’élaboration.
Puis arrive la restitution et « le temps d’après ».
Les intervenantes n’entendent pas, durant toute
l’intervention et après, se substituer aux acteurs,
sur lesquels repose de toute façon la
transformation de la situation de travail, et qui
poursuivront ou non, le projet.
Les premiers ressentis sont
contrastés. La restitution de l’enquête s’est faite
alors que les objectifs de gestion ont été
satisfaits ; conscient néanmoins des risques pour la
santé engagés par cette organisation, des décisions
ont été prises avant même la restitution. Pour la
direction, l’effet de l’intervention « a été
« magique ». Le binôme n’adhère pas à cette première
réaction à chaud
car elle trahit un défaut d’élaboration. Les
intervenantes partent néanmoins du constat qu’un
matériau a été bâti, que des décisions ont permis de
faire évoluer certains points cruciaux de
l’organisation en faveur de la santé des agents, et
qu’il appartient désormais aux acteurs de prévention
et de santé en interne de reprendre le relai de la
dynamique ; ces derniers ont été ponctuellement
rencontrés tout au long du processus, et ont
participé aux restitutions. Pour les intervenantes,
il est clair que la suite à lui donner ne peut donc
qu’appartenir aux agents et ses représentants, à la
hiérarchie et à la direction.
Elle témoigne d’une réticence fréquemment
retrouvée dans les enquêtes, à porter les
efforts de transformation d’une situation de
travail délétère du côté de l’organisation
du travail, en désignant un responsable.
ANNEXES : bibliographie et planches extraites du PP
de présentation
Bibliographie non exhaustive
-
Anne FLOTTES Travailler, quel boulot ! Les
conflits du travail Enjeux politiques du
quotidien. Ed. Sylleps Travail et utopie-
Réinventer des coopérations subversives Anne
FLOTTES Ed. DUNE
-
Anne FLOTTES Conflits de personnes, «guerre
des clans » : deux enquêtes dans les services.
-revue Travailler n°11, 2004 Ed. Martin Media
-
Valérie GANEM Note de lecture sur Travail et
utopie- (in : dossier « les pratiques
en psychodynamique du travail : du terrain en
entreprise à la consultation en cabinet). N°40
-2018 Ed. Martin Media
-
Pascale MOLINIER L’énigme de la femme
active. Egoïsme, sexe et compassion- petite
bibliothèque PAYOT
-
Pascale MOLINIER « Les enjeux psychiques du
travail : Introduction à la psychodynamique du
travail », Petite bibliothèque Payot, 2006,
Paris
-
Pascale MOLINIER, Anne FLOTTES Travail et
santé mentale : approches cliniques. Revue
TRAVAIL et EMPLOI 129-janvier-mars 2012 : les
risques psychosociaux au travail :
d’une « question de société »à des questions
scientifiques.
-
Yves CLOT Le travail à cœur. Pour en finir
avec les risques psychosociaux- Ed. la
découverte
-
Dominique LHUILIER Cliniques du travail
Ed. ERES
-
François GUERIN, A. LAVILLE, F.DANIELLOU,
J.DURAFFOURG, A.KERGUELEN Comprendre le
travail pour le transformer .La pratique de
l’ergonomie Ed. ANACT 1991
-
Christophe DEJOURS Travail, usure mentale.
Essai de psychopathologie du travail -1980
Bayard Centurion (Ed revue 2008)
-
L’empathie
(ouvrage collectif sous la direction d’Alain
BERTHOZ et Gérard JORLAND) Ed. Odile Jacob
-
Alain BERTHOZ Le sens du mouvement Ed.
Odile Jacob Paris 1997
-
Philippe DAVEZIES « Enjeux, difficultés et
modalités de l’expression sur le travail : point
de vue de la clinique médicale du travail »,
in Perspectives interdisciplinaires sur le
travail et la santé, 14-2/2012
-
Dominique DESSORS De l’ergonomie à la
psychodynamique du travail : Méthodologie de
l’action, Paris, Eres, 200
Extraits de la présentation utilisant un PP
(La
totalité du PP est jointe par ailleurs, il est
possible de s’y référer dans les pièces du colloque)
METHODOLOGIE : n°16, 17, 18 :
Mise en
visibilité : planches 24, 25 et 27 :
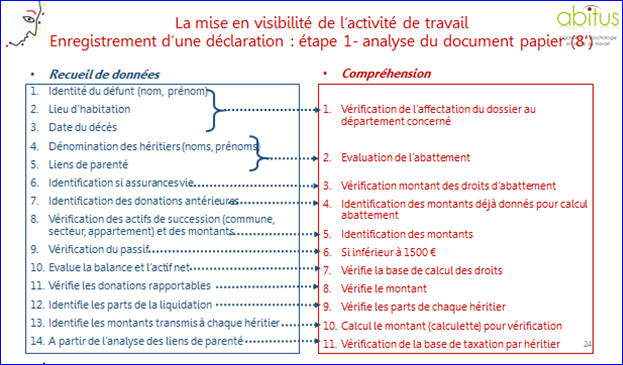
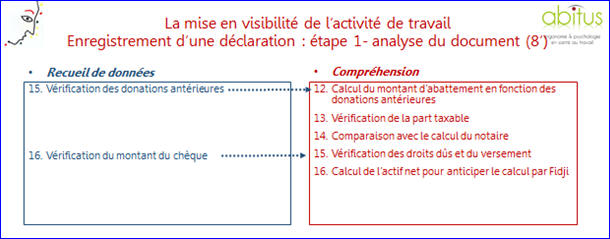
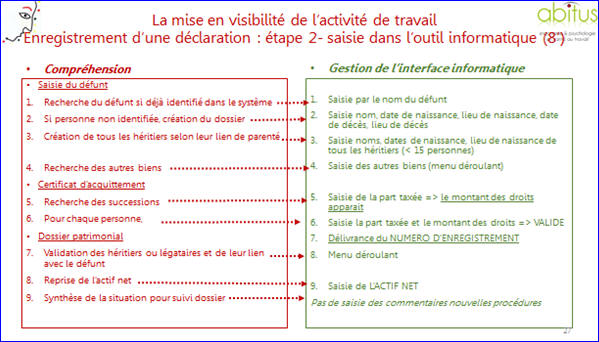
Ø
Discussion sur le thème et ses possibles disputes
professionnelles dans l’équipe pluridisciplinaire
Q :
Pourquoi ne pas faire une évaluation 6 mois après
l’intervention ?
R :
c’est difficile, car cela doit être prévu dans le
contrat et on ne sait pas si la situation de travail
est toujours la même au bout de 6 mois car nous
sommes intervenantes externes à l’entreprise. Cette
évaluation, ce serait plutôt le rôle du service de
santé en interne.
Q :
dommage que l’objectif ait été atteint avant la
conclusion de votre étude comme l’a dit le directeur
lors de la réunion de restitution.
R :
oui, il a tenu ses objectifs grâce à la gestion des
flux
Q :
je connais la même situation, le directeur fait tout
pour que l’on empêche les gens de travailler. C’est
compliqué pour les professionnels de la prévention
de faire leur travail.
Q
: dans
votre présentation, on ne voit pas l’équipe pluri
notamment l’équipe en santé au travail de
l’entreprise. Comment faire une intervention d’une
telle durée dans une entreprise dans ces conditions
? Où sont les interactions avec l’équipe de santé au
travail ?
R :
il y a
des choses à construire avec les équipes pluri. Cela
dépend du contexte. Je demande toujours à rencontrer
le MDT. Certaines directions d’entreprises ne
veulent pas que je rencontre le médecin du travail.
Si l’on rencontre le MDT en réunion, c’est plus
simple et si on a une affinité sur le plan
méthodologique, on arrive à travailler ensemble.
R :
dans cette intervention, cela s’est plutôt bien
passé avec le médecin de prévention. Dans toutes mes
interventions en entreprises, j’ai toujours un
entretien avec le MDT et je souhaite que l’employeur
soit au courant. C’est d’ailleurs une de mes
conditions.
Pour la durée, en
fait, on triche et on fait trainer car le temps est
important. La mission a duré 16 jours, étalés sur
plusieurs mois. Mais on ne se substitue pas aux
acteurs internes.
Q :
avez-vous une idée de ce qui se passe au niveau
national car c’est une antenne régionale ? Les
directives d’organisation données au niveau central
ont-elles changé ?
R :
il y a eu des tracts des organisations syndicales.
Il s’est avéré qu’il y avait des marges de manœuvre
et que toutes les organisations du travail n’étaient
pas les mêmes. On a démontré que cette organisation
de travail était contre-productive. Il y avait
énormément de demandes de mutation et les nouveaux
du service étaient cantonnés à la saisie ce qui
faisait que l’expertise reposait sur de moins en
moins d’effectifs.
R :
Il y a des marges de manœuvre et pendant l’étude, on
l’a constaté. Donc on a renforcé le collectif pour
« tricher ensemble »
Q
: je
vous rejoins quand vous dites qu’il y a beaucoup à
inventer avec les équipes médicales en santé au
travail et il y a beaucoup de choses à dire. Selon
les MDT et les services, on va avoir des marges de
manœuvre différentes. Il y a souvent des relations
avec le MDT mais Il y a beaucoup moins de cadre
permettant la construction d’une intelligence
collective dans la prévention des RPS. Il y a 150
psychologues dans les SST. Il va y avoir des plus en
plus de consultations individuelles facturées 70
euros assortie d’une préconisation d’action de 4
heures. Ce qui est important, c’est de développer
des méthodologies d’intervention dans les équipes
pluridisciplinaire.
Fil Rouge,
Magdeleine RUHLMANN, médecin inspecteur du
travail
Un très grand merci à Anne et Isabelle pour cette
passionnante intervention.
Vous nous avez présenté, ou plutôt montré, votre
travail en train de se faire.
Vous avez si bien résumé votre complémentarité et la
richesse de cet exercice en commun : « Elle voit ce
que je ne vois pas, j’entends ce qu’elle n’entend
pas ».
Vous nous avez montré combien la question des mots
employés était essentielle : leur sens peut faire
l’objet de débats, et cette rigueur permet même
d’utiliser ce qui pourrait passer pour des gros
mots. Vous employez par exemple le terme de
dimension cognitive et on comprend à vous entendre
qu’il ne s’agit pas du délire pseudo scientiste si
largement répandu actuellement sur la seule
dimension neurophysiologique du fonctionnement du
cerveau.
Vous avez montré la rigueur dans le travail mais
aussi - et surtout ? - le plaisir que vous y mettez
et que vous y trouvez. C’était ainsi, et ce n’est
pas une surprise, un plaisir de vous écouter.
Cette manière de travailler et de montrer votre «
travailler » peut vous mettre en danger, elle est
courageuse, elle nous permet à tous de nous situer
face à notre propre travail et de mettre ce travail
en débat.
Mais je me permettrai de relever quelques points sur
lesquels, après vous avoir écoutées et regardées
attentivement, et avoir écouté les quelques
témoignages de la salle, je m’interroge :
Vous avez évoqué le médecin du travail ou le médecin
de prévention que vous rencontrez toujours, mais
n’avez pas abordé la pluridisciplinarité avec
l’équipe médicale. C’est peut-être dommage, mais
votre propos est si lumineux que chacune et chacun
peut comprendre qu’en mettant le travail au cœur de
son exercice, et en étant prêt à se mettre en danger
d’exposer son propre travail, il est possible de
construire une pluridisciplinarité dans la
complémentarité et le respect des personnes et des
métiers, en excluant les rivalités stériles.
Votre pratique professionnelle est manifestement
marquée par la compétence et l’éthique, et la
compétence est la première condition et le fondement
de l’indépendance. Mais de s’appuyer sur une équipe
médicale qui « bénéficie », ou plutôt qui s’oblige,
de la protection fonctionnelle que peut apporter
(dans de bonnes conditions bien sûr et je n’idéalise
pas) le code de déontologie ne permet-il pas de
renforcer cette indépendance ?
Enfin, vous dites que votre intervention se situe à
un moment donné et que les suites qui y sont
réservées relèvent des acteurs de l’entreprise. N’y
a-t-il pas un risque de perte ou de découragement si
le relais n’est pas pris en interne ? S’y personne
ne « s’en saisit », selon votre terme ? N’y a-t- il
pas une responsabilité des intervenants extérieurs
de s’assurer que leur intervention germe et ne soit
pas oubliée à moyen ou long terme ? Ou pire,
instrumentalisée ? L’articulation effective avec
l’équipe médicale ne pourrait-elle être un moyen,
modeste certes, de combattre ce risque ? Un moyen de
se donner un « droit de suite » même en tant que
prestataires, puisque c’est ainsi que vous vous
présentez ?
Parce que vous montrez comment vous travaillez
ensemble, parce que le travail et sa dimension
collective est au cœur de vos interventions, parce
que vous nous avez montré que la mise en évidence de
l’objet travail permettait à la subjectivité des
travailleurs d’advenir, vous nous avez parlé d’une
pluridisciplinarité riche et porteuse d’espoir.
Fil Rouge :
Dominique HUEZ, médecin du travail
On peut
vivement remercier Isabelle Jay, ergonome, et Anne
Jakowleff, psychologue, pour leur remarquable mise en mot et
en compréhension du socle de la clinique du travail, base
commune à leur métier d’intervenante. Mais aussi, base d’une
coopération avec l’équipe pluridisciplinaire d’un SST dont
c’est aussi le socle pensons-nous. Et c’est donc notre
Travailler dans l’équipe pluridisciplinaire qui est
interrogé, interpellé, et enrichi potentiellement.
Les deux
intervenantes s’interrogent sur ce qu’apporte au soutien de
la santé des salariés, l’approche par la clinique du
travail. Dans leur travail, à côté de l’expression et de la
compréhension de la demande et de la prise en compte de sa
dimension psychosociale, la subjectivité des salariés est
présente, ce qu’elles différencient clairement du ressenti.
Elles allient la reformulation de la demande, l’observation
in situ, et les entretiens en situation. On est là pour
subjectiver nous disent-elles. Faire évoluer, porter
assistance à la construction d’un point de vue nécessaire
pour se confronter aux autres. La possibilité de
construction d’un compromis entre santé et exigences
productives traverse la présentation et est interrogée de
façon critique.
Clairement pour
elles l’objectif commun est de se saisir de la question du
travail. Pour Isabelle Jay, ergonome, des notions
spécifiques sont employées qui nous questionnent : pistes
d’action, tableau d’actions, plan d’actions. Elle préfère
plutôt le projet de comprendre ensemble. Anne Jakowleff,
psychologue, embrasse la physiologie biomécanique, la
cognition et l’appropriation du beau geste. Elle insiste sur
la dimension collective, les représentations, les leviers
d’action, les leviers de santé. Elle ne s’inscrit pas dans
le couple santé-efficacité discutable pour elle. Pour toutes
deux, la santé des opérateurs est inhérente à leurs deux
métiers d’intervenantes. Elles interrogent la subjectivité
au travail, les notions de plaisir-désir,
souffrance-identité, individu-collectif, altérité,
mobilisation affective, émotionnelle et cognitive, les
apprentissages, le développement social et socialisant, les
empêchements, les ressources. Elles évoquent dans leur
expérience la phrase centrale, qui pourrait aussi nourrir
notre pratique clinique : « comment cela se passe quand vous
travaillez bien ? ». La psychopathologie les interpelle pour
la prévention, pour le soin, concept pour saisir la réalité
subjective qui ne serait pas objectivable.
Pour elles la
pluridisciplinarité ne serait possible que si on regarde le
travail, ce qui est donc la clinique du travail qu’elles
opposent à la clinique médicale qui se pencherait sur la
maladie. Elles développent une pratique autour de la santé
au travail. C’est justement pourquoi, E-Pairs comme d’autres
auteurs, se réfère à la clinique médicale du travail, notion
qui intègre ces apports à l’équipe médicale du travail pour
les médecins et infirmiers du travail.
Les
intervenantes nous rapportent par le détail une histoire
clinique d’intervention où elles déploient leur méthodologie
qu’elles nous donnent à comprendre. Elles relatent nombre de
pièges éthiques comme celui des autopsies psychiques dont
elles se gardent ! Elles se défient de nombre d’expertise de
CHSCT qui ne seraient déployées que pour instruire ou
mesurer un rapport de force. Les éventuels entretiens
individuels qu’elles peuvent ici déployer sont des
entretiens de dépôt, qui préparent l’expression collective
de structuration d’un point de vue compréhensif sur le
travail. Elles ont à cœur de démontrer la part humaine du
travail.
L’intervention
met en lumière la complexité invisible du quotidien du
travail, ici les processus très concrets de taylorisation et
d’intensification du travail. Leur intervention casse les
représentations de la direction pour laquelle le travail
serait là, comme un travail de robot sans variabilité. Les
salariés devraient accepter les non qualités. Ici la
souffrance est en rapport avec les dossiers mis de côté qui
ne rapportent pas. La question du sens du travail malmené
est alors centrale. On touche du doigt l’origine de la
souffrance. Les intervenantes mettent en visibilité la
subjectivité. On perçoit ainsi les ressorts de la santé que
sont l’expertise, la coopération, l’engagement subjectif, la
responsabilité professionnelle. Aussi les éléments de
construction de la santé entravée ou déniée par
l’organisation du travail : les repères, la surcharge, le
management clivant, les outils managériaux qui masquent ou
freinent. La souffrance psychique est éclairée par le déni
du travail humain, le fait de faire du sale boulot, la grève
du zèle, le fait de devoir cacher son propre travail, de
s’isoler du collectif, de devoir tricher avec les règles.
Mais aussi de savoir résister aux injonctions de
l’encadrement.
Les règles
éthiques bordent leurs interventions. Pour elles les
résultats de l’intervention appartiennent aux agents et à
ceux qui font le travail. Les analyses sont partagées avec
eux, les compromis sont élaborés ensemble. On s’assure de
cela, quitte à déconstruire ce qu’elles ont antérieurement
élaboré, toutes réflexions qui interrogent par résonnance
nos pratiques. La position d’extériorité des intervenantes
facilite les exigences d’explicitation. Pour préserver leur
indépendance, l’écrit support d’un engagement mutuel à tous
les niveaux est important, ce qu’elles nomment les scénarii
d’indépendance. Ainsi elles peuvent investiguer le travail
et ses effets pour la santé, jusqu’au réel du travail,
c’est-à-dire la façon dont le travail est investi ou
désinvesti. Nous savons quant à nous, que les acteurs des
SST bénéficient d’un cadre réglementaire très balisé qui les
obligent, cadre renforcé par les repères prescriptifs du
code de la santé publique pour les médecins et infirmiers
des SST.
Alors pour les
intervenantes leur intervention pluridisciplinaire n’est pas
de se substituer aux acteurs internes des entreprise ou des
SST, peut-être de faciliter le déplacement des points de
vue, en permettant des échanges compréhensifs informels en
confiance. Jusqu’à alerter le médecin du travail en fin de
démarche. L’objectif sous-jacent de leur intervention est de
renforcer le collectif, d’ouvrir à des marges de manœuvre, à
la légitimité de le faire, jusqu’à comment tricher ensemble
peut-être. Elles s’inscrivent dans le cadre d’une
intelligence collective de prévention des RPS en résonnance
avec le cadre médical réglementaire et le dispositif des
directions. Elles peuvent éventuellement préconiser auprès
du médecin du travail ou du SST.
Cette pratique
très concrète devrait résonner et nourrir une clinique du
travail enrichie du côté du travail et du travailler, pour
les acteurs internes de la pluridisciplinarité du SST. La
compétence professionnelle et les règles éthiques déployées
ici par ces deux intervenantes, nous invitent à ce niveau
d’exigence pour les coopérations internes au SST.
3 – 2ème Partie :
Dans l’intérêt de la santé des salariés : comment articuler
les regards cliniques de l’équipe médicale avec les apports
des autres métiers de la pluridisciplinarité? Débat et
controverses possibles à l’intérieur de l’équipe
pluridisciplinaire
Ø
Communication
Le rôle propre infirmier en santé au travail et son
articulation avec l'équipe pluridisciplinaire " dans un
travail collectif de GAPEP infirmier »,
Marie-Christine LIMAME et
Anne-Claire
CAUQUIL,
infirmières en
santé au travail
Présentation
de la démarche :
Cette présentation est un
travail collectif porté par des infirmiers réunis en GAPEP
(Groupe d’Analyse de la Pratique entre Pairs), qui réalisent
leur évaluation des pratiques professionnelles au sein de
l’association E Pairs.
Ce GAPEP est composé
d’infirmières de service autonome, d’infirmières
d’entreprise travaillant avec un médecin de service inter et
d’infirmiers de service inter entreprise.
Nous allons vous présenter
notre culture à travers le rôle propre infirmier puis
évoquer des actions mises en œuvre dans le cadre de notre
exercice en santé au travail.
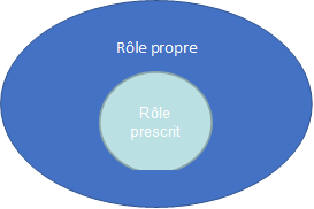
Rôle propre infirmier
versus rôle prescrit ?
En 1978, le Ministère de la
santé a missionné une commission pour rédiger la
réglementation relative au rôle propre infirmier, dont la
définition retenue est : « recouvre les actes de soins
infirmiers qu’un infirmier peut mettre en œuvre de façon
autonome dans le cadre de son activité professionnelle. Ce
rôle propre se complète par le rôle prescrit. » M. F.
Collière, infirmière chercheuse, faisant partie de cette
commission, avait proposé une autre vision de l’activité
infirmière qui, malheureusement, n’a pas été retenue.
Voici la version
officielle :
Par exemple : la prévention
des escarres relève du rôle propre alors que les soins
d’escarre sont prescrits. La prévention des TMS lors du
passage de l’IST en entreprise : l’IST, interpellé(e) par la
posture d’un salarié, va à sa rencontre et éventuellement
lui apporte des conseils d’installation, sans prescription
préalable du médecin.
L’inconvénient de cette
version réglementaire est qu’elle découpe artificiellement
notre activité en séparant rôle propre et rôle prescrit. Or
nous ne sommes jamais seulement dans le prescrit (la tâche)
mais mettons toujours du rôle propre dans notre travail réel
(l’activité), ce rôle propre étant présent dans les trois
dimensions du soin infirmier :
● Dimension relationnelle
: les entretiens infirmiers, le recueil de données lors des
actions sur le milieu de travail,
● Dimension éducative :
information, sensibilisation aux risques professionnels,
●Dimension technique :
réalisation d’examens complémentaires, de questionnaires,
études de poste, de soins en entreprise.
Notre réflexion se base
sur la séparation entre rôle propre et rôle prescrit, ce qui
appauvrit notre champ de recherche.
De plus, ce modèle peut
inquiéter certains médecins du travail qui connaissent bien
le prescrit mais méconnaissent souvent le rôle propre.
Voici l’activité
infirmière selon MF Collière : Pour elle, le rôle prescrit
est une partie de notre activité, au sein du rôle propre
infirmier.
Avantage et limite d’être infirmier exerçant en santé au
travail
Historiquement, les médecins du travail ont été formés à
centrer leur réflexion sur aptitude / inaptitude. Les IDE en
santé au travail ont la chance de ne pas être « pollués »
(Ph. Davezies) intellectuellement par l’aptitude ; nous
avons donc l’opportunité de pouvoir développer notre
approche clinique globale sur la personne (ou la population)
dans ses dimensions physiques, psychologiques, et sociales.
Nous sommes professionnellement habilités à poser un
diagnostic infirmier : « C’est l’énoncé d’un jugement
clinique sur les réactions aux problèmes de santé présents
ou potentiels d’une personne, d’un groupe ou d’une
collectivité. » Définition de l’ANADI (Association
nord-américaine du diagnostic infirmier – anglais : NANDA) :
le diagnostic infirmier est complémentaire du diagnostic
médical, il ne s’y substitue pas, il n’est pas une démarche
scientifique, on est bien dans ce que le soignant comprend
et dans ce qu’il perçoit de la situation.
Quelques exemples en santé au travail :
-
Excès nutritionnel lié au grignotage répété pendant les
postes en 3 x 8, se manifestant par une prise de poids,
-
Risque d’atteinte à l’intégrité de la peau et des tissus
liée à l’utilisation de produits irritants lors du
ménage,
-
Perturbations du sommeil dans la nuit du dimanche au
lundi, en lien avec un stress professionnel,
-
Altération de l’audition suite à l’exposition
professionnelle répétée au bruit,
-
Altération de la digestion depuis l’annonce d’un plan
social.
Différences entre les diagnostics médicaux et infirmiers :

La réglementation actuelle nous impose des limites : par
exemple, à ce jour, l’IDE en santé au travail exerçant en
service interentreprises n’a pas la possibilité de revoir le
salarié, ou alors en trouvant des stratégies : en convoquant
pour « examen complémentaire » ou « visite occasionnelle ».
Nous déplorons ce manque de marge de manœuvre et
d’autonomie, qui pourrait évoluer à l’avenir. Faudra-t-il
encore longtemps solliciter le médecin du travail pour la
prescription d’un repose-pied ou d’une lampe de bureau ?
(Pendant que les infirmières libérales prescrivent des
matelas anti-escarres ou les infirmières scolaires la pilule
du lendemain…)
Nous constatons une grande diversité des marges de manœuvre
des IDE en santé au travail selon le secteur d’activité ou
la décision des médecins du travail.
«
Exemple d’une petite entreprise de restauration collective
(7 salariés) appartenant à un grand groupe pour laquelle il
a été décidé en équipe de réaliser un diagnostic santé
travail.
L’infirmière va réaliser l’ensemble des entretiens des
salariés de cette entreprise sur un temps court (à l’aide de
l’outil EVREST). Elle va ainsi obtenir des indicateurs
collectifs sur les liens santé travail au travers des dires
des salariés qui dans l’exemple se focalisaient sur le
manque de moyens au fil du temps en termes d’effectif : «
les contrats sont renégociés et il faut toujours faire plus
avec moins » et de l’impact santé évident sur les salariés.
Lors d’un de ces entretiens, un salarié de 64 ans cuisinier
d’après-midi et gérant seul le service du soir expose des
difficultés avec certaines postures, sa fatigue et lassitude
sur son poste de travail et présente le jour de l’entretien
des signes cliniques (hypertension etc.)
Lors d’un point étape en ELST, l’infirmière fait part de
ses constats, de son inquiétude sur l’évolution de l’état de
santé de ce salarié du fait possible de ses conditions de
travail et de façon plus générale sur une possible
dégradation du lien santé travail dans cette entreprise eu
égard aux conditions de travail exprimées par les salariés.
Il est alors décidé d’objectiver les conditions de travail
dans cette entreprise par la réalisation en binôme de la
fiche d’entreprise avec l’assistante sécurité santé travail
et plus précisément de mener une étude du poste de ce
salarié de 64 ans avec la conseillère prévention santé
travail.
Au cours de l’étude de poste, l’infirmière en profite pour
s’assurer que le salarié a fait les examens complémentaires
qu’elle lui a conseillés et l’invite à reprendre RDV avec le
médecin du travail avec ses résultats.
Ces multiples actions menées par les différents membres de
l’équipe permettent de croiser les regards de chaque
professionnel au travers de leurs compétences spécifiques.
C’est une vraie valeur ajoutée qui donne du sens au travail
en équipe. »
Les
infirmiers novices en santé au travail font souvent la
remarque que la médecine du travail est très réglementée, ce
qui pose des limites à notre rôle propre infirmier.
Toutefois nous constatons que des médecins collaborateurs,
ayant déjà travaillé avec des IDE (urgences, médecine
scolaire ou armée notamment) n’ont aucune réticence ou
difficulté à travailler en équipe. Et plus la confiance
entre médecin et infirmier se développe, plus l’IDE
bénéficie d’autonomie.
Le rôle prescrit (la tâche) renvoie au Code du travail,
alors que le rôle propre (le travail réel) est du domaine du
Code de la santé publique. Il n’existe pas de lien de
transversalité entre ces 2 ministères.
Sans attendre la énième loi ou le prochain rapport, nous «
rusons » (au sens d’Yves Clot) pour faire vivre notre rôle
propre ! Mais l’invisibilité de cette démarche est un frein
à la reconnaissance de nos compétences, avec peu de
publications dans les revues spécialisées ou d’interventions
lors de congrès professionnels. (Trop de travaux de
recherche infirmiers prennent la poussière en restant
cantonnés dans les bibliothèques universitaires) W Hesbeen,
infirmier chercheur, affirme que « nous avons été formés à
l’écriture d’un acte, nous devons acquérir l’acte
d’écriture. »
Rôle
propre infirmier et Care.
Le Care (« prendre soin ») est central dans notre
accompagnement des personnes et des populations. Pour cela,
nous nous appuyons sur la démarche de soin qui vise à
rechercher et à mettre en œuvre une solution adaptée et
individualisée à chaque situation. On est loin de
l’application de recettes et de questionnaires standardisés
… C’est la capacité à porter un regard holistique sur la
personne, par l’écoute empathique et la relation d’aide pour
lesquelles nous avons été formés. Cette recherche de
compréhension vise à cerner la demande et la problématique
santé / travail abordée pour donner à voir la clinique du
travail.
L’approche clinique infirmière comprend 5 étapes :
-
L’observation des signes, des symptômes, la recherche de
données pertinentes,
-
L’analyse et l’interprétation des données par
l’élaboration d’hypothèses, par le diagnostic infirmier,
l’identification du problème de santé, le jugement
clinique,
-
L’élaboration de stratégies d’action (traitement et
intervention, planification des soins et des
traitements) l’objectif étant le retour à l’autonomie du
patient / salarié,
-
La réalisation d’actes (soins physiques et relationnels,
traitement…)
-
L’évaluation des résultats.
«
Madame T. est âgée de 55 ans, et travaille comme
ingénieur commercial dans la technologie du bâtiment pour
un groupe international depuis 32 ans. Pourtant, son dossier
ne retrace qu’une seule visite en 2015. La salariée est
célibataire et mère de 2 garçons de 29 et 23 ans.
Elle a un diplôme supérieur d’attaché de presse (EFAP Lyon)
de niveau II avec une mention en droit. Je la vois pour la
1ère fois en Novembre 2017 en Visite d’Information et de
Prévention en renouvellement.
En 2015, elle était responsable location financière en
national. Mme T. a changé en janvier 2017 pour un poste
d’ingénieur grand compte. Son nouveau N+1 lui donne la
responsabilité supplémentaire d’un secteur commercial dans
le Rhône. Elle travaille 10h par jour minimum sans réelle
pause, ni repas le midi. D’un sourire figé, elle passe aux
pleurs, elle ne veut pas ce changement de poste. Elle dort
très mal, a arrêté ses activités sportives (elle aurait des
infiltrations à faire dans les genoux). Des migraines avec
malaise et nausées occasionnent 4 jours d’arrêt et elle
prend du propanolol. A l’issue de la visite, Madame T semble
d’accord pour être reconvoquée avec le médecin du travail.
Mme T vient en Décembre 2017 en visite auprès du médecin du
travail à la demande de la salariée. Elle revient sur son
poste antérieur, menacé depuis 3 ans et basé sur la
négociation du financement. Elle dit aussi ne pas vouloir
perdre sa part variable dont les objectifs sont modifiés à
plusieurs reprises.
Mme T. est convoquée en Janvier 2018 par le médecin du
travail, suite à une altercation avec son N+1 fin 2017 lors
d’une discussion avec son chef au sujet de ses objectifs, ce
qui entraine dans la journée une convocation officielle par
mail à un entretien. Le soir, elle fait un malaise à son
domicile avec perte de connaissance. Pendant son arrêt
maladie d’une semaine, elle prend du valium en auto
médication et ne fait que pleurer. Début janvier, un nouvel
entretien sur le calcul de ses objectifs a lieu. Elle est
décidée à ne pas céder sur sa part variable.
Elle se présente à la 5ème convocation en mai 2019 à une
visite avec l’infirmière. Depuis février 2019 : une nouvelle
mission de vente de contrat de maintenance va compter pour
60% de son activité. Les objectifs sont encore irréalisables
et elle se méfie du nouveau N+1. Son N+2 est toutefois
content de son travail mais il ne sait pas où la placer :
elle « dérange car maitrise les outils de langage »
dit-elle.
La note d’évaluation de stress de la salariée est de 9/10,
Elle dit travailler plus de 12h par jour, et dormir toujours
aussi mal. Mais ce qui surprend l’infirmière c’est la liste
au contour très flou de pathologies ou symptômes physiques
et de la découverte tardive, des ATCD de la salariée :
- Somnolence diurne importante avec un score d’Epworth à
19/24 -> elle est renvoyée vers son médecin traitant pour
bilan,
- Arrêt d’une semaine en Février 2019 pour fatigue et
infection à cytomegalo virus avec le décès de son père en
parallèle,
- Arrêt d’une semaine en Avril 2019 pour AVC ischémique sur
possible anomalie cardiaque -> elle n’a pas transmis les
résultats d’IRM cérébral. Elle est sous aspirine à haute
dose et antimigraineux.
- ATCD découvert : en 1976 chirurgie d’une tumeur cérébrale
du lobe temporale gauche, dont elle garderait des
paresthésies résiduelles,
- Appendicite
- et 3 IVG
- Elle aurait des kystes de la rate et à l’ovaire,
Enfin, pour Madame T, son avenir proche est toujours lié à
l’entreprise, mais à la grande surprise de l’infirmière,
elle s’imaginerait dans 3 ans, partir dans le sud de la
France et s’installer comme peintre ou plombier ! Pour
l’infirmière, il est clair que « quelque chose ne tourne pas
rond ». Pourtant, le médecin ne semble pas disposer à revoir
la salariée dont la principale problématique était selon
elle, la perte de salaire et que Mme T n’a par ailleurs pas
de demande particulière.
Devant un tel stress, des troubles du sommeil importants,
et cette symptomatologie, ne semble-t-il pas toutefois,
nécessaire de faire la lumière sur l’état de santé actuel et
passé de la salariée ? Officialiser la demande de
récupération de dossier ? »
Nous nous adossons à nos outils infirmiers : le modèle des
14 besoins fondamentaux, les diagnostics infirmiers par
exemple.
Pour V. Henderson, infirmière chercheuse, la conception des
soins infirmiers est la suivante : « Aider l’individu,
malade ou en santé, s’il n’a pas la force, la volonté ou les
connaissances requises, mais l’aider en lui permettant de
reconquérir son indépendance le plus vite possible. »
L’être humain a des besoins fondamentaux universels qu’il
satisfait lui-même s’il est bien portant. L’Homme est acteur
et responsable de son existence. C’est à lui qu’incombe de
faire les choix qui lui sont utiles. La santé est l’état où
la personne satisfait à tous ses besoins. Voici la liste de
ces 14 besoins fondamentaux avec, dans la colonne de droite,
des exemples de perturbations dans le champ du travail :
|
LES BESOINS FONDAMENTAUX
|
PERTURBES DANS LE TRAVAIL PAR :
|
|
Respirer |
Exposition professionnelle aux
poussières, aux produits chimiques dangereux,
Absence de ventilation |
|
Boire et manger |
Horaires de travail atypiques,
Valorisation virile et collective de
l’alcool
Charge de travail excessive
Souffrance au travail |
|
Eliminer |
Travail en zone de confinement,
Pauses imposées,
Travail sous pression temporelle |
|
Se mouvoir et maintenir une bonne
posture |
Postures de travail hors de la zone
de confort,
Conditions climatiques |
|
Dormir et se reposer |
Horaires de travail d’équipe,
Risques psycho-sociaux,
Astreintes,
Décalage horaire lors de déplacements
professionnels |
|
Se vêtir et se dévêtir |
Tenues de travail imposées et
contraignantes,
Conditions météorologiques |
|
Maintenir la température du corps |
Travail sur chantier,
En ambiance froide ou chaude,
Exposition aux intempéries |
|
Etre propre et protéger ses téguments |
Travail salissant,
Equipements de protection
individuelle inadaptés ou insuffisants |
|
Sécurité |
Absence de prescrit,
Management par le stress,
Rumeur de plan social,
Précarité,
« Harcèlements professionnels »
Violence interne ou externe (relation
client) |
|
Communiquer |
Cadences imposées,
Isolement,
Bruit
Absence de hiérarchie intermédiaire,
Culture individualiste |
|
Agir selon ses valeurs et ses
croyances |
Survalorisation du « client roi »,
Travail empêché
Ne pas pouvoir faire de « belle
ouvrage » |
|
S’occuper de façon à se sentir utile |
Temps partiel imposé,
Sous charge de travail,
Mise au « placard »
Retour d’expatriation, de congé
maternité, de longue maladie |
|
Se récréer |
Absence de marges de manœuvre,
d’autonomie |
|
Apprendre |
Accès à la formation continue,
Non reconnaissance du savoir des «
anciens » |
Prévention primaire, secondaire et tertiaire :
Les infirmier(e)s, par le biais des entretiens infirmiers,
sont souvent amené(e)s à échanger sur cette notion de
prévention avec les salariés. Ils sont souvent plus sur le
champ d’action de la prévention primaire, rencontrant des
salariés en relative « bonne santé ». Alors que les
médecins, d’une façon générale et du fait de la nouvelle
règlementation, voient les salariés qui vont « mal «
(visites de reprise et de pré-reprise, à la demande)
Rappelons que 90% des salariés sont suivis en service
interentreprises, le fonctionnement en service autonome peut
être un peu différent.
|
TYPE DE PREVENTION |
QUAND ? |
EXEMPLES
|
|
Prévention primaire |
Cette approche peut avoir lieu
lors des entretiens et lors d’une approche du
travail |
- Et vous, que faite vous pour
vous protéger du bruit ? Que mettons à votre
disposition pour vous en protéger, les
utilisez-vous et pourquoi ?
- Votre employeur vous propose
des masques FFP3 lors de cette activité,
avez-vous bien compris pourquoi il est important
de le porter correctement ?
- Avez-vous au sein de
l’entreprise des lieux d’expressions sur les
difficultés rencontrées dans le travail ?
- Comment vous sentez vous dans
votre travail ? |
|
Prévention secondaire |
L’infirmière peut également être
partie prenante, voir animatrice de groupe de
travail sur un domaine particulier lorsqu’un
problème est survenu ou évoqué par un collectif
de travail |
Aménagement ou réaménagement d’un
espace de travail
Changement d’organisation, de
flux, concernant un collectif de travail
Accompagnement d’une équipe de
proximité sur un sujet du domaine de la santé
sécurité (relai outillage, SST …) |
|
Prévention tertiaire (Moins
présente en pratique interentreprises car plus
souvent dévolue au médecin) |
Lors d’entretien individuel
IDE-salarié ou en équipe pluridisciplinaire |
Vous êtes enceinte, saviez-vous
que l’utilisation de ce produit vous est
temporairement contre indiqué ? ...
Vous évoquez des difficultés lors
de telle tâche de travail, je vous propose de
vous accompagner à votre poste pour mieux
comprendre et vous aider à chercher des
solutions.
Vous avez une problématique de
TMS, votre N+1, votre responsable HSE, et
moi-même vous proposons de discuter de ce que
nous pouvons aménager pour que vous puissiez
exercer votre métier dans les meilleures
conditions possibles au quotidien |
En entreprise ou en service inter, les IDEST toucheront
différemment à l’ensemble des 3 champs de prévention.
Lorsqu’ils travaillent en entreprise, la proximité avec le
terrain et les salariés « bien-portants » favorise
grandement ces échanges. De même la possibilité de
travailler directement avec les décideurs (Responsable HSE,
Managers, RH, Direction…) permet d’obtenir plus simplement
et rapidement des résultats sur les actions menées. Leur
évaluation est également plus aisée.
Lors d’une pratique du métier en entreprise, la
proximité avec le responsable HSE implique nécessairement
une collaboration basée sur cette notion de prévention.
L’infirmière porte alors une double casquette soignante /
préventrice. La seconde étant beaucoup plus limpide pour les
employeurs ! C’est d’ailleurs par cette porte là que
l’infirmière peut recueillir énormément de matière clinique
qui lui permet ensuite de mieux accompagner individuellement
les salariés.
La question de l’action (ou pas…) en santé au travail :
Nous faisons remonter en réunion de staff des situations de
souffrance au travail. Nous sommes fréquemment frustrés par
l’absence de réaction du médecin du travail, qui préfère
temporiser. Cela entraîne parfois une incompréhension de
notre part : notre posture de Care nous amènerait à agir
alors que le médecin décide d’attendre. Est-ce là
l’expression de notre complexe du Sauveur qui voudrait
sauver le monde, avec l’impression que le médecin n’a pas
pris la mesure du degré de souffrance du salarié que l’IDE a
rencontré ? Parfois, nous ne nous sentons pas entendus, pas
pris au sérieux, alors que l’écoute compréhensive nous
amènerait à agir en prévention de la manière la plus précoce
possible pour éviter, parfois, une décompensation physique
ou psychique à venir.
«
Exemple de coopération Infirmier service interentreprises et
Ergonome.
Monsieur T est vu en visite de reprise, fin octobre 2018,
pour mise en place d’un mi-temps thérapeutique par le
médecin du travail après un arrêt de travail de 4 mois suite
à un accident de moto.
A la reprise le salarié souffre toujours d’une douleur à
l’épaule gauche. Monsieur T est administrateur réseau. Il
travaille sur écran informatique toute la journée.
Le Médecin du travail suite à cette visite, demande à
l’infirmier de faire une étude de poste de ce salarié afin
de s’assurer que le poste de travail soit compatible avec
son état de santé actuel.
Lors de la visite de son poste de travail, début décembre
2018, le salarié fait part à l’infirmier de ses difficultés
dans l’exercice de son travail. Le salarié ne parvient pas à
trouver une position adéquate pour pouvoir utiliser son
clavier d’ordinateur sans déclencher de douleurs au niveau
de son épaule gauche.
L’infirmier constate que la morphologie du salarié (de
grande taille) et le matériel disponible (plan de travail,
fauteuil) ne permettent pas au salarié d’être installé de
façon ergonomique et entretient ses douleurs.
L’infirmier rédige son étude de poste dans laquelle il
recommande l’intervention de l’ergonome individuel du
service.
Lors du débriefing avec le médecin du travail ce dernier
laisse à l’infirmier toute latitude pour déclencher
l’intervention de l’ergonome, et lui transmettre les
informations nécessaires.
L’infirmier prend alors contact avec l’ergonome et lui
transmet l’étude de poste.
Une nouvelle visite sur le poste de travail du salarié est
organisée. L’infirmier accompagne l’ergonome. L’échange se
fait à 3 (salarié, ergonome et Infirmier). L’infirmier
apportant sa connaissance du dossier médical pour adapter au
mieux les préconisations faites par l’ergonome.
Suite à cette visite, une synthèse est rédigée par
l’ergonome et adressée au médecin et à l’infirmier avec des
préconisations d’aménagement de poste,
et des tests de matériel sont prévus.
Plusieurs semaines passent pendant lesquelles l’infirmier
reste l’interlocuteur de l’ergonome, s’informe de l’avancée
du dossier et s’en fait l’écho auprès du médecin du Travail.
En Mars 2019, le salarié envoie un mail où il explique
avoir toujours mal à l’épaule dans le cadre de son travail.
Les essais de matériel proposé par l’ergonome n’ont pas été
concluants. Il a de plus changé d’environnement de travail
et de bureau. Le mail est adressé à l’infirmier, au médecin
du travail et à l’ergonome.
En Mai 2019, l’infirmier n’ayant aucune nouvelle sur ce
dossier ni de la part du médecin du travail ni de
l’ergonome, s’interroge sur les suites de ce dossier et
prend contact avec l’ergonome qui avait oublié de donner
suite au dossier.
L’infirmier relance alors une étude de poste après en avoir
informé le médecin du travail qui donne son accord.
L’ergonome n’est pas disponible.
L’infirmier se retrouve seul pour étudier de nouveau le
poste de travail.
La problématique est la même que 6 mois auparavant.
Aucun des matériels proposés n’a soulagé le salarié.
L’infirmier propose ce qui peut être une piste : savoir
surélever uniquement l’assise du fauteuil pour compenser une
morphologie particulière du salarié. Or sans matériel
adéquate cette solution ne peut être testée que si le
salarié trouve un moyen de surélever son assise.
L’infirmier se retourne vers l’ergonome pour savoir de
quelle façon la solution pourrait être concrétisée.
L’ergonome dit qu’elle va se renseigner.
Quelques semaines plus tard, le salarié revient voir le
médecin du travail pour valider sa reprise à temps complet.
Il n’a pas fait le test de la solution trouvée par
l’infirmier.
L’ergonome n’a pas trouvé de solution.
Au final le médecin du travail valide sa reprise à temps
complet, et débriefe ensuite avec l’infirmier et indique
qu’en accord avec le salarié, les études de poste et les
essais matériel vont s’arrêter là. Que le salarié va faire
avec en attendant que les soins en cours permettent de faire
disparaitre complètement les douleurs.
Avec l’indication que le salarié reviendra nous solliciter
si besoin. »
Les
écrits du DMST :
Les
IDE ont été formés aux transmissions orales et écrites. Donc
compléter le DMST par nos observations infirmières, nos
études de poste est une évidence professionnelle. Mais
certains dossiers n’ont pas fait l’objet de transmissions
par des médecins antérieurs. Donc aucune traçabilité des
risques professionnels, aucun recueil de données sur la
pénibilité ressentie, sur le vécu du travail. Comment dès
lors assurer un accompagnement de qualité sur la durée ?
Par ailleurs, certaines données, comme des rapports
d’intervention d’autres acteurs (psychologues cliniciens par
exemple) ne font pas l’objet de restitutions écrites. Donc
des éléments cliniques sont absents des transmissions
écrites. Parfois, l’IDE est exclue des échanges entre le
psychologue ou l’assistante sociale et le médecin du
travail, alors même que c’est cette infirmière qui a alerté
sur la souffrance du salarié concerné !
«
Lors des VIP, l’IDE repère la montée du mal être des
salariés dont l’entreprise de 300 personnes est absorbée par
un grand groupe américain : nouvelles valeurs, nouveaux
process, nouvelle langue de travail, etc. Elle remonte ces
informations au médecin du travail, qui téléphone au
directeur de ce site tertiaire pour proposer l’intervention
de la psychologue du travail du service. Des échanges ont
lieu entre le médecin du travail et la psychologue, qui
intervient en entreprise. Le médecin et la psychologue iront
faire une restitution au directeur : l’IDE est informée
qu’il n’est pas nécessaire d’y aller à 3 … et aura 2 phrases
de synthèse au retour des 2 intervenantes.»
Dans la pratique des infirmières d’entreprise, il arrive
que celles-ci ne soient pas autorisées à accéder aux DMST de
la population qu’elles suivent. En effet, et
particulièrement depuis l’informatisation de ceux-ci, les
accès ne lui sont pas autorisés. Elle ne fait pas partie du
service interentreprises, et n’a donc pas d’identifiant, pas
d’accès informatique sécurisé. Les seules informations
qu’elles peuvent obtenir sont celles fournies oralement par
les autres membres de l’équipe santé travail. Encore une
fois cet échange ne peut être basé que sur la confiance, qui
comme on le sait, ne se décrète pas.
Les infirmières d’entreprises ne sont pas nécessairement
invitées aux réunions du service inter, où très souvent les
situations abordées émergent d’entreprises différentes. Il
est logique que l’IDE d’entreprise n’ait pas accès aux
informations des entreprises qu’elle ne suit pas. La
distance géographique et la disponibilité de chacun est
aussi un frein.
«
Dans ma pratique, je relève 3 types de freins :
-
Absence d’accès au DMST : le dossier est informatisé. Ne
faisant pas partie du service interentreprises, je n’y
ai pas d’accès.
-
Absence d’articulation des pratiques de l’IDE du SI et
l’IDE d’entreprise par le médecin. Pas de volonté
exprimée d’un véritable travail collaboratif.
-
Pas de volonté individuelle de changer le fonctionnement
actuel qui semble ne poser de problème que dans ma
pratique personnelle.
Les réunions que je suis parvenue à imposer mensuellement
sont majoritairement à sens unique avec de plus des
transmissions invisibles car orales et non retranscrites
dans les dossiers. »
Autorité
technique du médecin du travail qui anime et coordonne :
Comment travailler en coopération quand l’un des 2 membres,
en l’occurrence l’IDE, est sous l’autorité du second
participant ? Que recouvre la notion de responsabilité
technique ? Elle est connue pour le DMST mais pour les
autres outils et actions de l’équipe santé travail ? Nous
invitons les médecins du travail à réfléchir à ce concept
car il est flou et très souvent médecin-dépendant …
Concernant les infirmières d’entreprise exerçant avec une
équipe de santé de service interentreprises, les liens ne
sont pas si évidents.
En effet, l’infirmière d’entreprise ne faisant pas partie
de l’équipe interentreprises (au sens salariale, payée par
le même employeur), son intégration ne se base alors que sur
la confiance que chacun veut bien s’accorder. L’infirmière
d’entreprise ne peut alors avoir accès au DMP.
«
Prenons l’exemple de madame M. Elle est jeune, 32 ans, mère
célibataire et vit en colocation avec sa sœur. Elle effectue
quotidiennement des tâches de travail artisanal extrêmement
variées, nécessitant force physique, précision, rigueur et
rapidité. Son objectif étant la confection d’une pièce de
prêt à porter de A à Z. Elle se présente à l’infirmerie car
elle présente une douleur intense dans l’épaule droite
depuis plusieurs jours. Lors de l’entretien, l’IDEST oriente
ses questions sur les gestes techniques de son travail et
leur répétitivité. Les TMS sont malheureusement fréquentes
dans sa structure. A la fin de l’entretien, l’IDEST oriente
la salariée vers son médecin traitant afin de poser un
diagnostic médical sur sa souffrance et mettre en place un
protocole de soin. En parallèle elle lui suggère de prendre
rendez-vous avec le médecin du travail pour l’informer et
chercher avec elle ce qui peut être mis en place pour son
poste de travail. Madame M va donc rapidement voir son
médecin qui va l’arrêter une dizaine de jours. De son côté,
l’infirmière aborde la situation de Madame M avec le médecin
en lui disant qu’elle va certainement la rencontrer bientôt,
car la salariée a demandé un rendez-vous. La date de
celui-ci arrive. L’IDEST reçoit l’attestation de suivi de
santé sur laquelle il est stipulé : « apte au poste, alléger
la charge de travail pendant 3 mois ». L’infirmière est
surprise par la façon dont est notifiée l’attestation. Elle
interroge sur le lien entre ses douleurs et son activité de
travail. Elle n’a pas obtenu d’explication de la part du
médecin du travail, pas de consigne pour « alléger la charge
». Rien sur les TMS, rien sur quoique ce soit d’autre. La
seule information qu’elle obtient est « ah oui, c’est
amusant elle a une maladie bizarre cette dame…Non rien de
particulier sur son poste… »
L’IDE apprendra plus tard, par la salariée, qu’elle souffre
de la maladie de Parsonage Turner une névralgie
amyotrophiante de l’épaule résultant d’une inflammation de
cause inconnue.
Non seulement l’infirmière est restée ignorante quant à
cette pathologie, mais en plus de ça il n’a pas été pris de
mesure qui pouvait soulager Mme M au travail. Cette absence
de communication ne correspond pas aux valeurs
d’accompagnement, d’apprentissage et de dialogue de
l’infirmière »
Rôle
infirmier de sentinelle : repérage, tri, orientation
Au
cours des entretiens infirmiers, l’IDEST repère les salariés
en difficulté, assure les transmissions au médecin du
travail et oriente parfois soit vers le médecin du travail,
soit vers le médecin traitant ou encore vers des acteurs de
la santé spécialisés (centre de vaccination, association
d’addictologie, centre de bilan de santé Sécurité sociale
par ex.) Cette posture d’interface contribue à la veille
sanitaire et à l’alerte précoce.
L’infirmière d’entreprise, elle, est présente au quotidien
sur le terrain. Elle peut alors facilement percevoir les
changements d’humeur d’une équipe ou d’un individu. Elle a,
à priori, une bonne connaissance de la politique santé
sécurité de l’entreprise. Elle peut débattre avec
l’employeur, et concourir à l’élaboration de la politique de
prévention.
D’un point de vu individuel, l’infirmière présente sur le
terrain va pouvoir repérer et observer les personnes qui la
préoccupent. Que ce soit lors d’entretien formel ou lors de
temps plus informel (salle de pause, couloirs…) elle pourra
intervenir et offrir à chacun un temps d’échange qu’il ne
serait pas venu chercher spontanément. Ses qualités d’écoute
et d’observation sont des atouts précieux qui permettent
souvent une anticipation des difficultés, et surtout une
prise en charge précoce si cela est nécessaire. L’infirmière
pourra alors orienter vers l’équipe soignante ad hoc si
nécessaire ou orienter le salarié vers le bon interlocuteur
interne si ses difficultés doivent être abordées avec la
hiérarchie. Elle peut également, à la demande du salarié,
être une personne relais et permettre une rencontre avec la
hiérarchie plus préparée et plus sereine.
Le rôle de sentinelle de l’infirmière d’entreprise est
au-delà de l’écoute individuelle. Il se joue dans tous ces «
petits riens » du quotidien. Une porte de salle de réunion
qui claque, deux managers qui s’isolent pour discuter, un
pas rapide dans un couloir. L’attention est portée sur ce
qui diffère, ce qui change, ce qui n’est pas comme
d’habitude, ce qui semble anormal. Il s’agit là de matériel
clinique évoquant la santé de l’entreprise. Par sa
connaissance de l’entreprise et des protagonistes qui la
font vivre l’infirmière peut déjà obtenir des informations
importantes sur le climat social de celle-ci. Ces éléments
sont transmis au médecin du travail qui aborde alors sa
relation à l’entreprise et aux salariés avec une meilleure
connaissance du contexte de travail. Il est plus en mesure
de comprendre des éléments qui lui sont rapportés par le
salarié, et du coup plus à même d’accompagner les
problématiques de l’individu ou de l’entreprise.
Rôle
infirmier d’interface
L’IDE d’entreprise joue un rôle charnière entre le service
de santé au travail interentreprises et l’entreprise. Il est
l’interlocuteur santé privilégié au quotidien. C’est dans ce
champ qu’il assure sa mission de conseil auprès de
l’employeur au même titre que le médecin du travail.
Souvent, l’IDE est reconnu comme interlocuteur dans le cadre
de la mission handicap. Le médecin du travail est alors
prescripteur et l’IDE agit et accompagne.
Par exemple dans le maintien dans l’emploi, l’IDE assure le
lien entre le salarié, le médecin du travail, l’employeur,
le SAMETH.
Souvent l’IDE informe le salarié sur la RQTH et ses
bénéfices. Il réalise avec le chargé de mission du SAMETH
l’étude des besoins et des attentes de la personne
concernée. Il assure le suivi des préconisations du médecin
du travail sur le terrain.
L’IDE a aussi une mission de pivot lorsque les salariés
souhaitent rencontrer le médecin du travail. Il est fréquent
que les salariés passent en direct vers l’infirmière pour
obtenir un rendez-vous avec le médecin. (La prise de
rendez-vous directement au service inter reste assez peu
instinctive.) Ce passage à l’infirmerie donne lieu à un
premier échange et permet, comme nous le disions
plus tôt un premier recueil des données et du coup,
une éventuelle orientation précoce pour une prise en charge
médicale.
«
Prenons l’exemple de Mme C.
Madame C, jeune femme de 35 ans, divorcée, est en situation
de handicap, suite à un accident vasculaire cérébrale lors
de son second accouchement, en 2015. A l’issue de sa période
de soin, elle reprend son poste de préparatrice en temps
partiel thérapeutique. Rien de particulier n’est indiqué sur
son avis d’aptitude de septembre 2015 lors de la reprise
sinon son aptitude à temps partiel au poste d’aide
préparatrice Elle reprend donc son poste de préparatrice
coupe mais très vite elle n’est plus à l’attendu en termes
de temps de fabrication et de qualité du travail fournie.
Son manager, bienveillant lui propose de diversifier ses
activités et lui fait essayer divers postes de préparation.
Elle vient apporter de l’aide aux collègues. Elle,
reconnaissante, accepte et fait de son mieux sur chacune des
missions confiées. Mais très vite, en plus des difficultés
cognitives (mémorisation et concentration notamment)
viennent s’ajouter des douleurs de type TMS du membre
supérieur gauche. Ces douleurs étant très certainement liées
aux stratégies d’adaptation qu’elle met en place pour
pallier les défaillances de son membre supérieur droit du
fait de l’AVC.
Mois après mois, la salariée est baladée de poste en poste.
Son moral se dégrade et elle est de plus en plus isolée. (Ne
faisant plus partie d’une équipe, et étant mise en situation
d’échec de façon répétée sur les postes qu’elle n’arrive
plus à tenir). Début 2019, lors d’un EI, je l’interroge sur
la façon dont elle se projette dans l’avenir, à son poste,
dans l’entreprise. Elle est perdue et ne sait pas répondre à
cette question. Je lui propose d’y réfléchir et de nous
revoir bientôt. Deux mois plus tard, elle revient me voir
pour que nous abordions ensemble sa situation avec la RH,
l’assistante sociale, et notre interlocutrice Cap-emploi.
Celle-ci nous suggère alors de nous rapprocher de L’ADAPT
afin de voir ce que nous pouvons mettre en place pour elle.
L’ADAPT propose un pré diagnostic cognitivo-psychomoteur
(Ergothérapeute et psychologue), puis dans un second temps
un bilan de compétences dans un format adapté aux
difficultés relevées. L’assistante sociale, l’interlocutrice
Cap-emploi et moi-même soumettons cette suggestion au
médecin du travail qui valide la démarche. L’assistante
sociale prend alors l’initiative de demander un devis à
l’ADAPT. L’interlocutrice Cap-emploi se propose pour
contacter L’ADAPT et creuser davantage le déroulement
pratique de ces deux bilans. Pour ma part j’aborde auprès de
la mission handicap de l’entreprise l’idée du financement,
qui sera accordé. La RH quant à elle se chargera d’organiser
avec L’ADAPT la partie bilan de compétences.
A ce jour le pré-diagnostic n’a pas encore démarré mais la
salariée est motivée en se projette désormais vers une
éventuelle reconversion professionnelle et un nouvel avenir.
Le moral va bien mieux. »
(Adapt : l’ADAPT, association pour l'insertion sociale et
professionnelle des personnes handicapées, est une
association loi 1901, reconnue d'utilité publique.)
●
Les dires du salarié :
Nous constatons, lors des réunions de staff que le salarié
ne dit pas la même chose à l’IDE et au médecin. D’où
l’importance des échanges au sein de l’équipe. Plusieurs
hypothèses :
Le salarié perçoit l’inaptitude comme une épée de Damoclès,
le médecin étant vu dans la Toute Puissance médicale, et le
salarié peut s’autocensurer dans ses déclarations, alors que
l’infirmière serait ressentie comme plus accessible, plus
abordable ? Opposition entre l’aptitude et le Care ?
Le salarié vient chercher auprès du médecin un avis
médico-légal, une solution à sa problématique de santé au
travail, alors qu’il attend de l’IDE une écoute ?
L’IDE s’intéresse aux « petits riens » de la vie
professionnelle : par exemple, temps de trajet domicile /
travail, dyslexie ( ?)
«
Exemple de travail en pluridisciplinarité et ses difficultés
en service autonome
:
Un salarié sur un site industriel s’est plaint à son
manager de souffrir du dos malgré le siège assis debout
existant, à sa disposition, à son poste de travail.
Le manager n’a pas cherché à contacter le service santé
mais l’ergonome stagiaire en première intention et a cherché
un siège sur internet qui correspondrait à la demande orale
du salarié, siège avec dossier. Il a ensuite fait un mail
(en copie son chef et n+1, plus technicien d’atelier (date
6/5) à la stagiaire ergonome pour savoir si le siège qu’il
avait trouvé, pouvait être commandé.
L’ergonome constate alors des particularités contraires au
travail demandé. Elle demande l’avis du médecin et propose
d’aller sur place et me met en copie du mail (1ere info pour
l’infirmière, le médecin ne m’ayant pas averti (seulement
présente 2 à 3 demies journées par semaine)
Le médecin a répondu à l’ergonome de ne pas prendre ce
siège qui est pour un poste assis, en position haute, fixe,
et non type assis debout (pas pour soulager la position
debout simple)
Le manager est ennuyé car le salarié évite de prendre le
siège actuel, il demande à l’ergonome stagiaire si elle peut
passer voir le poste (IDE jamais sollicitée en première
intention ici, juste en copie des mails entre les différents
acteurs). Un projet ergo est en cours qui devrait faciliter
l’obtention du siège.
Moi, l’infirmière, devant cette situation, étant sur place,
pouvant me déplacer, je propose d’y aller et je contacte
l’ergonome pour connaitre ses disponibilités afin qu’elle
vienne avec moi. Ensemble, l’infirmière, la stagiaire
ergonome et le manager regardons le siège actuel et le
travail effectué. Le travailleur se plaint de douleurs aux
genoux avec ce siège, il a trop d’appuis et au final préfère
marcher et s’assoir complètement quand il peut et a
besoin d’un dos soutenu (ATCD de méniscectomies).
Devant tout ce « remue-ménage », « par ma faute dit-il,
tout le monde est là, je ne veux pas déranger », gêné et
effrayé il n’ose plus parler et nous dit qu’il peut rester
dans la situation actuelle (je le rassure en lui disant que
nous allions chercher un siège qui pourrait lui convenir
mieux si on peut et de ne pas s’inquiéter).
Nous prévenons que nous allons remonter la problématique au
médecin pour le choix du siège (doc = décision finale ici).
Choix effectué sur catalogue par le médecin et l’ergonome,
je m’avance à donner mon avis, l’ergonome stagiaire est
chargée de commander le siège, pour essai dans un premier
temps, avec demande de prêt auprès d’une société extérieure.
Fin du premier acte, je pensais que c’était réglé entre
l’ergonome et le service sécurité ou le manager qui devait
commander. Pour le suivi, j’apprends que le service sécurité
devait contacter une société spécifique, elle me demande de
voir avec le service EHS, ce que je fais par mail.
Je reçois un mail (je suis en copie toujours, jamais
destinataire) de demande de prêt qu’il demande seulement le
9/9/19 (suite à mon mail) auprès de ladite société et j’ai
ainsi la réponse, ok pour prêt chaise en essai, la réception
est prévue prochainement (2/10). Nous prenons la décision,
de revoir le salarié sur place, mercredi 11/9, voir si des
changements de poste ont été effectué dans l’intervalle
(beaucoup de changements sont faits durant la fermeture
d’été sur le site) et ne constatons rien de nouveau. Par
contre l’ergonome nous informe d’un souci avec la
responsable des achats qui ne veut pas acheter des sièges
non référencés. Le médecin doit faire une demande spécifique
à part en cas
de besoin
En
réunion d’équipe médicale, d’autres sièges ont été vus et
proposés en essais mais les processus hors achats classiques
sont de vrai casse - têtes et les décisions collégiales
rares ce qui corse la difficulté et l’aboutissement final
est lent (début mai et nous sommes fin septembre)
On voit ici la mise à l’écart de l’infirmière comme
ressource auprès de l’employeur ce qui est dommage.
L’infirmière, même visible, n’est pas encore perçue comme
préventrice, elle ne peut qu’aider en essayant de s’imposer,
en intervenant sur le terrain dès que possible. Elle reste
une interface utile.
J’ai réussi à être invitée aux comités de maintien dans
l’emploi (1 fois par quinzaine pour échanger sur les
reclassements prévus pour certains salariés et ceux en
arrêts) en tant que « spectatrice » n’ayant la parole que
pendant l’absence du médecin et toujours après vérification
et validation de mes dires auprès du médecin.
Grande frustration et limitation de notre rôle propre en
service autonome par les habitudes des médecins qui sont
formés pour avoir des infirmières exécutantes et non des
collaboratrices ayant des capacités complémentaires et nos
suggestions et interprétations des situations sont souvent
ressenties comme mal venues et « en trop » (= se cantonner
au travail parfois sans tenir compte de la situation globale
du salarié).
Autre écueil, remonter des informations et ne pas en avoir
en descente ou très ciblées et limitées (pas nécessaire de
savoir me répond le médecin, ça n’aide pas pour mon
travail…) »
En
guise de conclusion et pour ouvrir le débat :
Nous espérons vous avoir éclairé sur le rôle propre
infirmier en santé au travail, dans une démarche de Care, de
prendre soin. Ce Care est au cœur du métier infirmier.
Nous constatons, au cours de nos séances une grande
diversité des pratiques, toujours médecin-dépendantes ; et
ce quelques soient les protocoles, les priorités ou
orientations des services de santé au travail.
Nous ressentons la nécessité de préciser la notion
d’autorité technique du médecin du travail sur l’IDE : il y
a méconnaissance de la réglementation, par les médecins et
par les infirmiers de cette notion, ce qui impacte la
représentation que se font les médecins du travail du rôle
propre et du rôle prescrit des IDE en santé au travail.
Nous réfléchissons de notre côté sur notre rôle propre et
nous invitons les médecins du travail à travailler sur «
anime et coordonne l’équipe pluri »
La place de l’IDE au sein de l’équipe pluridisciplinaire
est à travailler : elle est souvent perçue comme
l’assistante du médecin et non comme professionnelle de la
santé à part entière. Or la démographie médicale amène à une
évolution qui nécessite une révolution culturelle. Pour
cela, les infirmiers de santé au travail doivent sortir de
l’invisibilité : se faire connaître pour être reconnues ! |